Недоношена дитина: чим небезпечна поява світ раніше терміну. Перехід до самостійного дихання новонародженого. Як довго розкриваються легені у недоношених дітей
Наші легкі парні органи, що служать для повітряного дихання. Їхня будова складна, розмір і форма непостійні, це залежить від фази дихання. Саме в легенях відбувається перехід кисню з повітря до крові, при цьому діоксид вуглецю переміщається з крові в повітря. Це головний орган нашої дихальної системи. Без кисню життя припиняється за кілька хвилин. У забезпеченні нормального дихання беруть участь та інші органи, якими проходить повітря: ніс, носоглотка, глотка, гортань, трахея, бронхи.
Легкі закладаються на 3 тижні внутрішньоутробного розвитку дитини, а при її народженні їхня будова така ж, як у дорослої людини. Поки плід ще в матці, вони не функціонують, у них є рідина. Але щоб немовля змогло існувати у зовнішньому середовищі, у його легенях вже відбувається підготовка до дихальної функції – найголовнішого цього органу. Вони проходить швидка заміна рідини на повітря, що дозволяє відразу включитися дихальної функції.
Якщо вагітність у майбутньої мами проходила нормально, пологи також нормальні, новонароджений відразу після народження починає дихати. Потужною стимуляцією його дихального центру є те, що в останні хвилини родового акта плід відчуває деяке кисневе голодування. Воно наростає поступово, а крові тим часом збільшується концентрація вуглекислоти. І це стає важливим подразником, що спонукає малюка відразу зробити гучний крик після появи світ. Як саме розкрилися його легені, судять з крику: він гучний – дихальна система хороша. За хвилину з'являється і природний ритм дихальних рухів.
Якщо у новонародженого затримується самостійне дихання, виникає загроза гіпоксії. Місткість легень у малюків постійно збільшується, при цьому розвивається швидко і дихальна система. При збільшенні обсягу легень іноді відбувається порушення функції діафрагми, тоді страждає на шлунково-кишковий тракт.
Місячна дитина в середньому робить 55 вдихів на хвилину, тримісячна – 40-45 вдихів, у 7-12 місяців – 30-35. Чим менше малюк, тим більш поверхневе і частіше дихання, а м'язи грудної клітки слабші.
Патології у дихальній системі новонароджених
У наших легень безліч — маленьких мішечків, які за допомогою спеціального мастила – сурфактанту – перебувають у розправленому стані. Поки плід у матці, його легені не функціонують, але готуються до цього, накопичуючи сурфактант (до 36-го тижня вагітності його вже достатньо для самостійного дихання). Але буває, що немовля народжується раніше цього терміну, і тоді в його легенях недостатньо такого спеціального мастила, в результаті при кожному видиху альвеоли спадаються, а при вдиху їх необхідно заново роздмухувати. Йдуть великі витрати енергії, що призводить до виснаження сил новонародженого та його тяжкої дихальної недостатності. Вона розвивається відразу після народження або за кілька годин. У дитини з'являється прискорене дихання, розвивається синюшність, в акті дихання починає брати участь допоміжна дихальна мускулатура. Часто до цього приєднується вторинна інфекція через недостатню вентиляцію легень. Припускають такі чинники:
- інфекції;
- куріння матері під час вагітності;
- пологи шляхом кесаревого розтину;
- народження другим із двійнят;
- передчасні пологи.
Пневмонії у новонароджених
Буває, що у малюків виникає ще до появи на світ. Це внутрішньоутробна пневмонія, вона проявляється одразу. Пневмонія може виявитися під час пологів, після пологів. У дитини сіро-бліде забарвлення шкірних покривів, гіпотонія, дихальна недостатність. У легенях прослуховуються хрипи. Така хвороба протікає важко: у дихальних органах відбувається запальний процес, вони уражаються, тому що у малюка поки що відсутній імунітет до різних захворювань. Такі новонароджені одночасно у групі ризику розвитку патологічних процесів у легких.
Тривалість лікування – близько місяця. Причини виникнення такої хвороби – захворювання матері під час вагітності.
При недотриманні у пологовому будинку гігієнічних умов у новонароджених може з'явитися стафілококова пневмонія. Вона може розвинутись і від матері при контакті з нею, а іноді – і на тлі вірусної інфекції. Хвороба протікає важко, тому що токсин стафілокока розчиняє тканину легені. Таке захворювання дуже часто ускладнюється запаленням оболонки, що покриває легені. Практично основний прояв захворювання - це висока температура, задишка, утруднене дихання.
Як не захворіти?
Необхідно підвищити опірність організму до інфекції. У цьому допоможуть засоби загартовування, які доступні кожному, але їх потрібно дотримуватися. Вони допомагають розвивати м'язи малюка, кістки, зміцнюють його нервову систему, при цьому покращується робота всіх внутрішніх органів, активізується обмін речовин, що загалом створює у малюка несприйнятливість до впливу хвороботворних факторів. Повинні проводитися систематично, це одна з умов загартовування.
І допомагають тут повітря, сонце та вода. Повітрям гартувати можна з 6-7 дня життя дитини, попередньо порадившись із педіатром. Спочатку застосовують повітряні ванни, залишаючи малюка голеньким протягом 3 хвилин, через півроку доводять цей час до 15 хвилин. Провітрюють приміщення, де знаходиться дитина. Влітку забезпечують доступ свіжого повітря постійно, а взимку необхідно провітрювати кімнату 4-5 разів на день, підтримуючи при цьому температуру +21-+23°C.
Відразу після виписки додому проводять прогулянки на свіжому повітрі. Їхня тривалість – від 15 до 40 хвилин спочатку, поступово доводять до 1-2 годин. У зимовий час на прогулянці краще тримати дитину на руках, а не в візку.
Купати новонародженого необхідно одразу після виписки з пологового будинку. Температура води становить 37°C. В іншому посуді можна приготувати воду для обливання із температурою близько 26°C. Після такого обливання дитину закутують у просту, а зверху байкову пелюшку, і через 5 хвилин перевдягають. Щодня роблять вологі обтирання.
Всі ці процедури допоможуть дитині стати здоровим з перших днів його життя.
Ситуація, коли у немовлят не розкриваються легені, зустрічаються не так рідко. Здавалося б, хороші результати обстеження протягом усієї вагітності, відмінне самопочуття майбутньої мами, а через кілька годин після пологів педіатр приголомшує новиною, що легені не розкрилися, і дитині потрібне додаткове лікування.
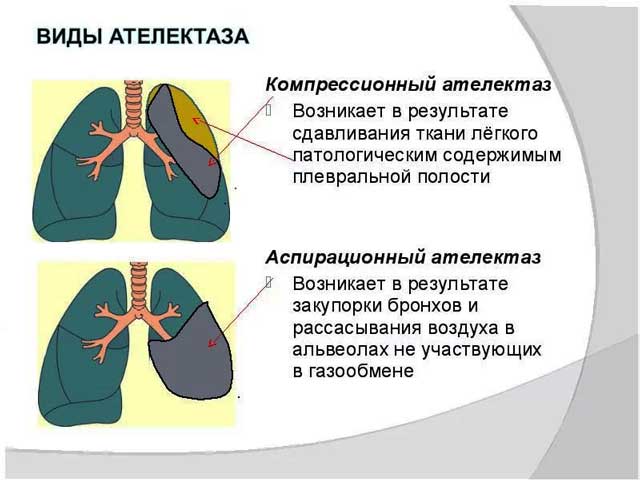
Патологія, що характеризується повним чи частковим не розкриттям легень у новонародженого, зветься ателектаз легень. Дослівно «ателектаз» перекладатиметься як неповне розтягування легеневої тканини. При цьому тканина легенів залишається спала, через що стає неможливим повноцінний акт дихання.
Причини ателектазу легень у новонароджених
Причини можуть полягати як у фізіологічній незрілості дитини, так і наявності вад розвитку, впливу несприятливих факторів під час вагітності. Найчастішими причинами нерозкриття легень є:
- Порушення чутливості дихального центру до підвищення концентрації вуглекислого газу крові.
- Зменшення синтезу суфрактанта – поверхневої речовини, яка вистилає поверхню альвеол та перешкоджає їх злипанню або уповільненню його активації. Ця причина частіше зустрічається у недоношених дітей і у доношених, народжених шляхом оперативного розродження кесаревого розтину.
- Попадання навколоплідних вод у дихальні шляхи призводить до закупорки бронхіолу дрібного діаметру, що стає причиною спадання альвеол.
- Статеві інфекції можуть стати причиною патології розвитку легеневої тканини.
Класифікація ателектазів новонароджених:
- Розсіяні ателектази.
- Великі ателектази, які в залежності від кількості залучених до патологічного процесу сегментів можуть бути сегментарні та полісегментарні.
Симптоми ателектазу
При ателектазі обох легенів симптоми дихальної недостатності виявляються одночасно при народженні. Це проявляється у вигляді відсутності першого крику, синюшності шкірних покривів, парадоксального ритму дихання та збільшення його частоти.
При ураженні частини легені дихальна недостатність може проявитися не відразу, а через кілька годин після народження.
При розсіяному ателектазі на боці поразки відзначається сплощення грудної клітки, відсутність дихальних рухів та западання грудини. При аускультації вислуховується крепітація в ураженій легені та ділянки німих зон.
Через зменшення обсягу легеневої тканини можуть зміщуватися органи середостіння, у тому числі серце з магістральними судинами. При цьому дихальна недостатність поєднуватиметься з симптомами серцевої недостатності.
Діагностика
При появі ознак дихальної недостатності необхідно провести рентгенографію у прямій та бічній проекціях, для кращої візуалізації легеневої тканини.
Тактика лікування ателектазу легень у новонароджених
При вираженій дихальній недостатності проводиться інтубація дитини та штучна вентиляція легень із постійною подачею кисню. Подальша тактика залежить від причини розвитку ателектазу: введення препаратів, що стимулюють секрецію та активацію суфрактанта, антибактеріальна та гормональна терапія. Додатково призначаються серцеві препарати, вітамінні комплекси, препарати поліпшення трофічних і метаболічних процесів в організмі новонародженого.
Прогноз залежить від причини ателектазу, обсягу «вимкненої» з акту дихання легеневої тканини, реакції реакції організму на терапію.
Джерело: kakmed.com
Що робити, якщо не розкрилися легені у немовляти? (ателектаз)

Зверніть увагу : системи регулювання дихання у дитини, незалежно від терміну вагітності, після її народження продовжать закріплюватися.
Ателектаз класифікується на розсіяний та великий.

Повний ателектаз зустрічається рідко, але має місце. Його суть у тому, що одна легка у новонародженого малюка не бере участі в процесі дихання. Летальний результат настає, коли не розкрилися обидві легені.
Відео - Види пневмотораксу
- Задишка.
Провести діагностику під силу грамотного педіатра на огляді. За наявності проблем грудна клітка та міжреберний простір втягуються всередину, а дихальні рухи з однієї із сторін не візуалізуються. Для сегментарної форми патології характерна відсутність шумів дихання у сфері спадання легеневої тканини.
Якщо характеристики апаратури, що використовується, дозволяють, лікар може розглянути біля кореня органу невелику зморщену ділянку тканини. Часто фахівці відзначають вищу розташування діафрагми з боку поразки. Нерідко відбувається зміщення серця у бік ателектазу. Щоб остаточно переконатись у діагнозі, пацієнту призначається проведення бронхоскопії.. Особливо актуальною є дана процедура у разі, якщо є підозра за закупорку дихальних шляхів.

- Термін вагітності.
Джерело: pnevmonet.ru
Не розкрилися легені новонародженого наслідки
Все про легку людину › Здоров'я легень ›
Наші легкі парні органи, що служать для повітряного дихання. Їхня будова складна, розмір і форма непостійні, це залежить від фази дихання. Саме в легенях відбувається перехід кисню з повітря до крові, при цьому діоксид вуглецю переміщається з крові в повітря. Це головний орган нашої дихальної системи. Без кисню життя припиняється за кілька хвилин. У забезпеченні нормального дихання беруть участь та інші органи, якими проходить повітря: ніс, носоглотка, глотка, гортань, трахея, бронхи.

Місячна дитина в середньому робить 55 вдихів на хвилину, тримісячна – 40-45 вдихів, у 7-12 місяців – 30-35.
Легкі закладаються на 3 тижні внутрішньоутробного розвитку дитини, а при її народженні їхня будова така ж, як у дорослої людини. Поки плід ще в матці, вони не функціонують, у них є рідина. Але щоб немовля змогло існувати у зовнішньому середовищі, у його легенях вже відбувається підготовка до дихальної функції – найголовнішого цього органу. Вони проходить швидка заміна рідини на повітря, що дозволяє відразу включитися дихальної функції.
Якщо вагітність у майбутньої мами проходила нормально, пологи також нормальні, новонароджений відразу після народження починає дихати. Потужною стимуляцією його дихального центру є те, що в останні хвилини родового акта плід відчуває деяке кисневе голодування. Воно наростає поступово, а крові тим часом збільшується концентрація вуглекислоти. І це стає важливим подразником, що спонукає малюка відразу зробити гучний крик після появи світ. Як саме розкрилися його легені, судять з крику: він гучний – дихальна система хороша. За хвилину з'являється і природний ритм дихальних рухів.
Якщо у новонародженого затримується самостійне дихання, виникає загроза гіпоксії. Місткість легень у малюків постійно збільшується, при цьому розвивається швидко і дихальна система. При збільшенні обсягу легень іноді відбувається порушення функції діафрагми, тоді страждає на шлунково-кишковий тракт.
Місячна дитина в середньому робить 55 вдихів на хвилину, тримісячна – 40-45 вдихів, у 7-12 місяців – 30-35. Чим менше малюк, тим більш поверхневе і частіше дихання, а м'язи грудної клітки слабші.
Патології у дихальній системі новонароджених
У наших легенях безліч альвеол - маленьких мішечків, які за допомогою спеціального мастила – сурфактанту – перебувають у розправленому стані. Поки плід у матці, його легені не функціонують, але готуються до цього, накопичуючи сурфактант (до 36-го тижня вагітності його вже достатньо для самостійного дихання). Але буває, що немовля народжується раніше цього терміну, і тоді в його легенях недостатньо такого спеціального мастила, в результаті при кожному видиху альвеоли спадаються, а при вдиху їх необхідно заново роздмухувати. Йдуть великі витрати енергії, що призводить до виснаження сил новонародженого та його тяжкої дихальної недостатності. Вона розвивається відразу після народження або за кілька годин. У дитини з'являється прискорене дихання, розвивається синюшність, в акті дихання починає брати участь допоміжна дихальна мускулатура. Часто до цього приєднується вторинна інфекція через недостатню вентиляцію легень. Припускають такі фактори:
- інфекції;
- куріння матері під час вагітності;
- пологи шляхом кесаревого розтину;
- народження другим із двійнят;
- передчасні пологи.
Буває, що пневмонія у малюків виникає ще до появи на світ. Це внутрішньоутробна пневмонія, вона проявляється одразу. Пневмонія може виявитися під час пологів, після пологів. У дитини сіро-бліде забарвлення шкірних покривів, гіпотонія, дихальна недостатність. У легенях прослуховуються хрипи. Така хвороба протікає важко: у дихальних органах відбувається запальний процес, вони уражаються, тому що у малюка поки що відсутній імунітет до різних захворювань. Такі новонароджені одночасно у групі ризику розвитку патологічних процесів у легких.
Тривалість лікування – близько місяця. Причини виникнення такої хвороби – захворювання матері під час вагітності.
При недотриманні у пологовому будинку гігієнічних умов у новонароджених може з'явитися стафілококова пневмонія. Вона може розвинутись і від матері при контакті з нею, а іноді – і на тлі вірусної інфекції. Хвороба протікає важко, тому що токсин стафілокока розчиняє тканину легені. Таке захворювання дуже часто ускладнюється плевритом – запаленням оболонки, що покриває легені. Практично основний прояв захворювання – це висока температура, задишка, утруднене дихання.
Необхідно підвищити опірність організму до інфекції. У цьому допоможуть засоби загартовування, які доступні кожному, але їх потрібно дотримуватися. Вони допомагають розвивати м'язи малюка, кістки, зміцнюють його нервову систему, при цьому покращується робота всіх внутрішніх органів, активізується обмін речовин, що загалом створює у малюка несприйнятливість до впливу хвороботворних факторів. Повинні проводитися систематично, це одна з умов загартовування.
І допомагають тут повітря, сонце та вода. Повітрям гартувати можна з 6-7 дня життя дитини, попередньо порадившись із педіатром. Спочатку застосовують повітряні ванни, залишаючи малюка голеньким протягом 3 хвилин, через півроку доводять цей час до 15 хвилин. Провітрюють приміщення, де знаходиться дитина. Влітку забезпечують доступ свіжого повітря постійно, а взимку необхідно провітрювати кімнату 4-5 разів на день, підтримуючи при цьому температуру +21-+23°C.
Відразу після виписки додому проводять прогулянки на свіжому повітрі. Їхня тривалість – від 15 до 40 хвилин спочатку, поступово доводять до 1-2 годин. У зимовий час на прогулянці краще тримати дитину на руках, а не в візку.
Купати новонародженого необхідно одразу після виписки з пологового будинку. Температура води становить 37°C. В іншому посуді можна приготувати воду для обливання із температурою близько 26°C. Після такого обливання дитину закутують у просту, а зверху байкову пелюшку, і через 5 хвилин перевдягають. Щодня роблять вологі обтирання.
Всі ці процедури допоможуть дитині стати здоровим з перших днів його життя.
Ателектаз легені у новонародженого - 7 причин, симптоми та діагностика
У новонароджених часто трапляється така патологія, як ателектаз легені. Якщо дослівно – це неповне розправлення легеневих альвеол.

Іноді легеневі бульбашки нормально функціонують перші кілька діб після народження, а потім опадають. Цей процес безпосередньо залежить від особливостей будови всієї дихальної системи малюків.
Ателектаз легені у новонародженого відноситься до синдрому дихальних розладів. Серед загальної кількості всіх немовлят він зустрічається приблизно в 1% випадків. Більше зазначеному синдрому схильні маловагові (менше 2,5 кг) недоношені діти - близько 14% дітей.
Для педіатрії контроль цих показників становить серйозну проблему, оскільки причин виникнення зазначеної патології в малюків досить багато. Як єдино можливу терапію застосовується метод ШВЛ. Іноді використовується досить тривалий проміжок часу.
Часом захворювання не вдається купірувати після кількох діб. Найчастіше на тлі цього розвивається пневмонія, яка значно погіршує стан малюка.
Поява немовляти на світ супроводжується попаданням повітря в його легені, завдяки чому вони розправляються. Негативний тиск у ділянці грудної клітки створюють рухи діафрагми. Запобігти опаданню легеневої тканини покликаний сурфактант, інакше кажучи, легенево-альвеолярний секрет.
До закінчення гестаційного періоду зазначений секрет виділяється у дитини в невеликій кількості. Якщо говорити про недоношених дітей, то одразу після народження рівень сурфактанту у них ще менший.
Зверніть увагу: системи регуляції дихання у дитини, незалежно від терміну вагітності, після народження продовжать закріплюватися.
Тому як основні причини виникнення ателектазу у немовлят можна назвати такі факты:
- Непідготовленість легень через вік.
- Незрілість нервової регуляції процесу дихання.
Дитячі легені не розкриваються як наслідок багатьох патологічних процесів.
Ателектаз може розвинутися:
- Через здавлювання органу ззовні (наприклад, коли в плевральній порожнині накопичується кров, повітря або трансудат).
- Як наслідок погіршення бронхіальної прохідності.
До причин останнього належать:
- Муковісцидоз. Відбувається накопичення в'язкого секрету в бронхах, завдяки чому просвіт дихальних шляхів закривається.
- Непрохідність бронхів через наявність пухлини та частинок їжі (зустрічається досить рідко).
- Фістули між трахеєю та травним трактом.
Крім всіх перерахованих причин, формування ателектазу можливе через параліч нервів.
Ателектаз класифікується на розсіяний та великий.
 Розсіяна форма відрізняється тим, що по всій площі легені знаходяться невеликі за розміром безповітряні області. Найбільше від зазначеної форми страждають народжені раніше за термін діти.
Розсіяна форма відрізняється тим, що по всій площі легені знаходяться невеликі за розміром безповітряні області. Найбільше від зазначеної форми страждають народжені раніше за термін діти.
Для великої ж форми (інакше кажучи – сегментарної) характерне торкання однієї чи деякої кількості сегментів. Ця форма найчастіше зустрічається у дітей, які з'явилися на світ у певний термін.
Повний ателектаз зустрічається рідко, але має місце. Його суть у тому, що одна легка у новонародженого малюка не бере участі в процесі дихання. Летальний результат настає, коли не розкрилися обидві легені.
Крім названої є і інша класифікація. Ателектаз може бути вродженим та набутим.
Легке повністю або деякі його ділянки спочатку не розкрилися. Цей різновид хвороби часто зустрічається у мертвонароджених або померлих практично відразу після народження дітей.
Основна причина патології – травмування дихального центру малюка у процесі пологів. Не останню роль відіграє наявність закупорювання дихальних шляхів меконієм чи слизом. У більшості випадків діти із зазначеною проблемою слабкі та нежиттєздатні.
Характеризується опаданням альвеол у легені, яке раніше функціонувало. Є кілька причин, що найчастіше зустрічаються, при яких розвивається набута форма захворювання.
До них можна віднести:
- Випітний плеврит, гідроторакс, пневмоторакс. У плевральної порожнини накопичується повітря або рідкий секрет.
- Злоякісне новоутворення, яке стискає бронхи.
- Легеневий туберкульоз, внаслідок якого бронхи здавлюються збільшеними лімфовузлами.
- Пневмонія хронічної природи.
- Закупорювання бронха сторонніми частинками.
- Раніше виконані операції (черевна порожнина чи грудна клітина). Якщо дренажна система не функціонує, бронхи закупорюються слизом.
Травмування різного ступеня тяжкості також спричиняє розвиток набутої форми ателектазу. Легке стискається кров'ю або повітрям, які потрапили до плевральної порожнини.
Відео - Види пневмотораксу
Коли причиною ателектазу стає непрохідність бронхів, ознаки недуги виявляються безпосередньо після народження. Новонароджений не видає звуків, а його шкіра набуває синюшного відтінку. Часто через кілька годин виявляється ще кілька симптомів.
Для великої форми захворювання в дітей віком характерні такі признаки: 
- Задишка.
- Увігнутість м'яких тканин грудної клітки. Візуально ця область схожа на лійкоподібну деформацію. Іноді з пошкодженого боку область грудної клітки хіба що западає всередину.
- Швидкий розвиток серцевої недостатності.
Якщо у дитини розсіяна форма ателектазу, її дихання стає тонким. З боку ушкодження дихальних рухів немає.
Якщо у дитини, народженої раніше терміну, є дихальна недостатність, можна судити про розвиток у неї ателектазу. Це зумовлено тим, що недоношені діти дуже схильні до цієї недуги.
Провести діагностику під силу грамотного педіатра на огляді. За наявності проблем грудна клітка та міжреберний простір втягуються всередину, а дихальні рухи з однієї із сторін не візуалізуються. Для сегментарної форми патології характерна відсутність шумів дихання у сфері спадання легеневої тканини.
Підтвердити або спростувати передбачуваний діагноз можна шляхом рентгенографічного обстеження. Розсіяна форма недуги на знімку виглядає як безліч невеликих затемнених ділянок. Сегментарний різновид відрізняється наявністю однієї великої затемненої області.
Якщо характеристики апаратури, що використовується, дозволяють, лікар може розглянути біля кореня органу невелику зморщену ділянку тканини. Часто фахівці відзначають вищу розташування діафрагми з боку поразки. Нерідко відбувається зміщення серця у бік ателектазу. Щоб остаточно переконатись у діагнозі, пацієнту призначається проведення бронхоскопії. Особливо актуальною є дана процедура у разі, якщо є підозра за закупорку дихальних шляхів.
За наявності новонародженого даного захворювання, йому показаний кувезний метод виживання у відділенні інтенсивної терапії. Лікування полягає в необхідності розправити легеневу тканину механічним шляхом. Для цього застосовується регулярна вентиляція легень та позитивний тиск на вдиху. За наявності серцевої недостатності застосовують необхідні препарати. Для недоношених малюків актуальним є введення спеціальних стимуляторів, які прискорять синтез легенево-альвеолярного секрету.

Важко прогнозувати подальший розвиток подій, якщо діагностували ателектаз у новонароджених.
Велику роль відіграють такі фактори, як:
- Термін вагітності.
- Розмір області органу, яка не задіяна у процесі дихання.
- Причина виникнення зазначеної патології.
У недоношених дітей можливе усунення розсіяної форми хвороби до початку другого місяця життя. Для усунення сегментарного різновиду (за наявності належного лікування) зазвичай буває достатньо 7 днів.
Часто пневмонія сама собою провокує розвиток ателектазу. Якщо ж вона приєдналася після встановлення діагнозу, становище дитини значно погіршується. Починається запальний процес та зараження організму, збільшується навантаження на і без того пошкоджені легені. Фахівцям буде необхідно продовжити термін підключення немовля до апарату ШВЛ, що саме собою тягне за собою деякі ускладнення.
Незалежно від різновиду патології важливо вчасно її діагностувати. В іншому випадку не виключені серйозні ускладнення, аж до смерті.
Асфіксія новонароджених: опис, симптоми, ускладнення, лікування та профілактика

Асфіксія – це ядуха, нестача кисню. У новонароджених зустрічається досить рідко (4-6% дітей), але є дуже небезпечною для їхнього життя та здоров'я
Лікарі виділяють кілька ступенів асфіксії, які зумовлюються порушенням обміну речовин та газообміну. Якщо під час вагітності через плаценту та кров до плоду надходила недостатня кількість кисню, то у тканинах накопичувалася вуглекислота.
Найчастіше асфіксія новонародженого проявляється через порушення розвитку плода під час вагітності. Велике значення має здоров'я матері, оскільки будь-які її хвороби відбиваються на малюку.
Найпоширенішими причинами асфіксії є внутрішньоутробна недостатність кисню, яка виникає через травми або інфекції. Небезпечними є такі вірусні захворювання, як краснуха, хламідіоз, сифіліс, герпес, токсоплазмоз, оскільки вони можуть вплинути на розвиток плаценти. Часто кисневе голодування виникає через несумісність резус-фактора крові матері та дитини та при неправильному розвитку плода. Якщо під час вагітності жінка почувається погано і у неї спостерігається загроза переривання вагітності через пізній токсикоз або передчасне відшарування плаценти, то це також може стати причиною асфіксії новонародженого. Багато хто вважає, що хронічні захворювання матері не вплинуть на стан її дитини. Але це не так, тому що плід може відчувати кисневе голодування, якщо у жінки хворі легені, вада серця, цукровий діабет. Небезпечними є також різні інфекції та анемія. Остання ускладнює постачання кисню до тканин плода. Переношування вагітності та затяжні пологи також є досить небезпечними для малюка, оскільки позбавляють його можливості дихати повноцінно. Щодо шкідливих звичок матері, то серед них куріння під час вагітності вважається найбільш негативним фактором.
Більш тяжка форма асфіксії може виникати через неправильний внутрішньоутробний розвиток. Вона проявляється у вигляді порушення внутрішньочерепного кровообігу. При цьому виникає пневмопатія та кисень не насичує клітини мозку. Такі наслідки можуть виявлятися і внаслідок неповного розкриття легень після пологів. Стан може обтяжуватися ателектазами та набряками.
Мати сама не може визначити, чи має її дитина асфіксія. Встановити тяжкість та наявність діагнозу може лише кваліфікований медик. Це робиться відразу після пологів за допомогою прослуховування легень, серцевих скорочень та дослідження тонусу м'язів, кольору шкіри дитини. Якщо у лікарів виникли підозри, то вони призначають більш глибоке неврологічне обстеження та навіть УЗД головного мозку новонародженого. Такі дії допоможуть виявити негаразди в центральній нервовій системі.
Незалежно від того, що стало причиною виникнення асфіксії новонародженого, наслідки будуть однаковими. Порушується обмін речовин, газообмін та мікроциркуляція. Кисневе голодування клітин призводить до їхнього відмирання. У таких дітей завжди можна спостерігати розвиток ацидозу, гіпоглікемії та порушення гемодинаміки.
Якщо асфіксія новонародженого була встановлена, то такій дитині потрібно термінове реанімаційне втручання, яке допоможе відновити дихання та роботу внутрішніх органів. Слід негайно відновлювати нормальну серцеву діяльність, коригувати метаболізм та електролітний обмін. Потрібно обов'язково очистити порожнину рота та носоглотки новонародженого. У деяких випадках може проводитися штучна вентиляція легень, що стосується медикаментозного лікування, то лікарі можуть призначити глюкозу та кокарбокслілаз внутрішньовенно.
Якщо дихання не відновлюється, потрібно проводити антубацію трахеї. Іноді може знадобитися зовнішній масаж серця та укол адреналіну. Після реанімації новонароджені перебувають під наглядом лікаря. Їм забезпечується киснева підтримка, запроваджуються вітаміни.
Для того, щоб уникнути асфіксії новонародженого, потрібно вести здоровий спосіб життя та позбудеться шкідливих звичок. Якщо у вагітної є фактори ризику у вигляді захворювань, які можуть вплинути на стан малюка, то лікар повинен вжити всіх необхідних заходів, щоб убезпечити плід або мінімізувати вплив на нього. Для цього потрібно проводити своєчасну терапію та стежити за станом плода та плаценти.
Набряк легень у новонароджених: перша допомога дитині при нападах

Проблеми дихальної системи у немовлят можуть мати різний характер. Часто виникає набряк легень у новонароджених на тлі пологових та передпологових травм. Незалежно від причини, можна сказати, що такий стан вкрай небезпечний, адже він може призвести до смерті.
Головні симптоми, які ні з чим не сплутати
Внаслідок недостатньої діяльності легень відбувається закупорка альвеол, які не пропускають потік крові через себе та злипаються. За рахунок цього порушується газообмін, і легенева тканина частково замінюється сполучною. Якщо таке відбувається, спостерігаються такі зміни у стані новонародженого:

Ціаноз у новонароджених є одним із симптомів набряку легень
Мамам на замітку! Якщо новонароджений має підозру на набряк легеневої тканини, йому негайно слід надати першу допомогу, а також викликати медиків, щоб усунути прояв патологічного процесу.
Основним фактором, який викликає прогресування патології, вважається проблема з легкими та головним мозком. Це може бути і гіпоксія, і асфіксія. До таких явищ наводить:
- дисбаланс внутрішньоутробного розвитку у плода (затримується розвиток органів та систем);
- дефіцит кисню в крові у матері, що позначається на нормальному формуванні внутрішніх органів майбутньої дитини, зокрема легень;
- родові травми: гематома або крововилив у мозок, перелом ключиці, ДЦП;
- аспірація меконієм останніми днями перед народженням;
- недостатня кількість сурфактанту, який відповідає за розкриття легень;

Гематома у новонароджених може супроводжуватися набряком легень
- попадання в дихальні шляхи новонародженого слизу з піхви під час пологової діяльності.
Серцева недостатність та недоношеність плода також є причиною виникнення набряку легень у немовлят. Кров по внутрішніх органів починає циркулювати неправильно: вона з капілярів транспортується в сполучну тканину легень, а далі в альвеоли.
Зверніть увагу! Набряк легень у новонароджених після купання можливий лише в тому випадку, якщо малюк довго перебував під водою з головою. Щоб цього не сталося, не залишайте немовля під час водних процедур.
Діагностування хвороби та лікувальна терапія
Правильно поставити діагноз зможе досвідчений фахівець. Лікар проводить огляд за допомогою стетоскопа, а також інструментальне обстеження. При підозрі на патологію пацієнта одразу відправляють на рентген та електрокардіограму, беруть аналіз крові з вени на предмет кисню у плазмі. Обов'язкова умова - проведення біопсії та сканування легеневих тканин. Коли хвороба легень дістала підтвердження, потрібна невідкладна допомога.
Говорять діти! Віка (6,5 років): - Мамо, а що таке "медовий місяць"? - Це місяць після весілля, коли молодята можуть поїхати кудись відпочивати. – Зрозуміло. Подробиць не треба!
Батьки при першому прояві симптомів набряку повинні забезпечити малюкові приплив кисню: для цього відкрийте вікна в приміщенні, візьміть малюка так, щоб тиск на грудну клітку був мінімальним, по можливості відсмоктуйте слиз із носових ходів новонародженого.

Лікувати набряк легень у новонароджених насамперед необхідно киснедотерапією
Медики насамперед підключають дитину до апарату ШВЛ (штучної вентиляції легень), проводять переливання крові або свіжозамороженої плазми (на той випадок, якщо відсутній донор). Далі слідує медикаментозне лікування в палаті інтенсивної терапії:
- призначають киснедотерапію (інгаляція киснем);
- ставлять в ін'єкціях сечогінні засоби: Урактон, Фурсемід, Хлорталідон;
- обов'язково внутрішньом'язово призначають Нітрати та Морфін;
- серцеві глікозиди: Дилаксин, Медилазід – у дозуванні для немовлят;
- використовують седативні засоби, і навіть препарати, що містять білок.
Порада! Довіряючи лікування своєї дитини лікарям, обов'язково контролюйте процес: важливо, щоб діуретики для новонароджених давали не більше двох-трьох днів, інакше немовля втратить багато магнію та калію, до того ж знизиться маса тіла.
Шанси на одужання у дитини є, але тільки якщо вона протягом наступного року після перенесеної хвороби перебуватиме під наглядом. Після терапії будуть потрібні деякі відновлювальні фізіопроцедури: електрофорез, ампліпульс, можливі інгаляції з киснем або фізрозчином.
Дивіться на фото, як утворюється набряк легень у новонароджених
Нерідко захворювання може спричинити небезпечні наслідки: тахікардію, пригнічення дихання, наростання нового набряку на старому місці при найменшому підвищенні артеріального тиску. Виникає больовий синдром.
Профілактика набряку легень у немовлят
Насамперед немовля необхідний здоровий спосіб життя. Обов'язково в раціон харчування має бути збалансованим. До алгоритму список профілактики входять:
- правильне харчування мами при вагітності та під час грудного вигодовування;
- відмова від шкідливих звичок не лише при вагітності, а й у процесі адаптації немовляти до навколишнього середовища;
- якщо малюк схильний до гіпертонії, обов'язково контролюйте його стан у лікаря;
- не варто запускати інфекційні захворювання та недуги, що стосуються дихальної системи;
- своєчасно лікуйте ларинготрахеїт, щоб він не перейшов у важчу стадію, що супроводжується набряком легень.
На жаль, не можна попередити це захворювання, якщо воно виникає через травму. У таких випадках потрібна термінова медикаментозна терапія.
- нерозправлення легеневих альвеол або їх спад після періоду функціонування протягом перших двох діб життя, пов'язане з особливостями будови дихальних шляхів у новонароджених, а також з недосконалістю центральної регуляції дихання. Виявляється задишкою різного ступеня, ціанозом, у тяжких випадках – серцевою недостатністю та ознаками шоку. Діагностується клінічно, підтверджується за допомогою рентгенографії легень та бронхоскопії. Лікування ателектазу легень у новонароджених включає респіраторну підтримку, стимуляцію синтезу сурфактанту, бронходилататори, усунення причин патології.

Загальні відомості
Ателектаз у дослівному перекладі означає «неповне розправлення», що загалом відбиває анатомічну основу стану. Ателектаз легень у новонароджених входить у поняття «синдром дихальних розладів». Загальна частота останнього становить близько 1% серед усіх новонароджених, а в недоношених дітей з масою тіла менше 2500 г зустрічається в 14% випадків. Актуальність проблеми для педіатрії пов'язана з великою кількістю причин спадання легеневої тканини першого місяця життя дитини. Практично єдиним способом терапії залишається ШВЛ, яка часто проводиться протягом тривалого часу. Якщо ателектаз легень у новонароджених не купірується протягом декількох днів, з великою ймовірністю приєднується пневмонія, що значно погіршує прогноз для життя дитини.
Причини ателектазу легень у новонароджених
Після народження малюка повітря вперше потрапляє у легені та розправляє їх. Рухи діафрагми утворюють негативний тиск у грудній порожнині, а легенево-альвеолярний секрет (сурфактант) перешкоджає спаду тканини альвеол за рахунок поверхневого натягу. До моменту народження кількість сурфактанту, що виділяється невелика, особливо у недоношених дітей. Незалежно від терміну гестації, центральні механізми регуляції дихання також продовжують закріплюватися. Таким чином, причиною розвитку ателектазу легень у новонароджених є вікова незрілість легень та нервової регуляції акта дихання.
Нерозправленню легень можуть сприяти багато патологічних станів. Так, при муковісцидозі в'язкий слиз, що накопичується в бронхах, механічно закриває просвіт дихальних шляхів, приводячи до розвитку ателектазу легень у новонароджених. Обструкцію бронхів викликають також пухлини та частинки їжі, хоча це трапляється набагато рідше. Аспірація зазвичай відбувається за наявності вроджених нориць між травним трактом і трахеєю. Плевральний випіт здавлює легке зовні, що також може призвести до його спадання, проте в даному випадку багато фахівців говорять про колапс. Крім того, ателектаз легень у новонароджених формується при паралічі нервів, наприклад діафрагми.
Симптоми та класифікація ателектазу легень у новонароджених
Вирізняють розсіяний і великий ателектаз. У першому випадку ділянки безповітряної легеневої тканини дрібних розмірів розташовуються на поверхні легких. Великий ателектаз буває сегментарним і полісегментарним, торкаючись, відповідно, одного або кількох сегментів легені. Рідко зустрічається тотальний ателектаз легень у новонароджених, коли вимкненим з акту дихання виявляє одне або обидва легені (в останньому випадку швидко настає летальний кінець). Сегментарна форма частіше зустрічається у дітей, народжених учасно. Для недоношених малюків більше характерне дисеміноване розташування ділянок ателектазу.
Якщо причиною утворення безповітряних ділянок обструкція дихальних шляхів, симптоми відзначаються з народження. Дитина не кричить, шкірні покриви швидко набувають ціанотичного відтінку. Найчастіше перші ознаки з'являються через кілька годин після пологів. Великий ателектаз легень у новонароджених проявляється задишкою, втягненням поступливих місць грудної клітки, у тому числі грудини, положення якої нагадує лійкоподібну деформацію. Можливе деяке заходження грудної клітки з ураженої сторони. Швидко приєднується серцева недостатність. Розсіяний ателектаз відрізняється відсутністю дихальних рухів за спадення легкого. Дихання часто стогне («дихання трубача»).
Діагностика ателектазу легень у новонароджених
Лікування, прогноз та профілактика ателектазу легень у новонароджених
Лікування проводиться у відділенні інтенсивної терапії. Показано кувезний режим. Основа терапії – вентиляція легень (допоміжна чи штучна) з позитивним тиском на вдиху для механічного розправлення легеневої тканини. Стимулятори синтезу сурфактанту особливо показані недоношеним дітям, можливе також ендотрахеальне введення препаратів. Проводиться інфузійна терапія ателектазу легень у немовлят, здійснюється корекція метаболічного ацидозу, пов'язаного з дихальною недостатністю. Для розширення бронхів застосовують метилксантини. За показаннями використовуються препарати на лікування серцевої недостатності.
Прогноз ателектазу легень у новонароджених залежить від терміну гестації, розмірів ділянки легені, вимкненої з дихання, та стану, що спричинило розвиток даної патології. Розсіяні ателектази у недоношених дітей зазвичай зникають протягом першого місяця життя. Сегментарні ателектази за адекватної терапії розправляються протягом приблизно одного тижня. Найважчий перебіг відзначається у разі приєднання пневмонії, хоча запалення легень часто саме собою є причиною ателектазу легень у новонароджених. В даному випадку навантаження на легені зростає за рахунок запального процесу та інтоксикації. Крім того, продовжується термін перебування на ШВЛ, що також підвищує ризик розвитку ускладнень.
Найбільш очевидним наслідком пологівє припинення зв'язку дитини з організмом матері, що забезпечувалася плацентою і, отже, втрата метаболічної підтримки. Однією з найважливіших пристосувальних реакцій, негайно реалізованих новонародженим, може бути перехід до самостійного дихання.
Причина першого вдиху новонародженого. Після нормальних пологів, коли функції новонародженого не пригнічені наркотичними препаратами, дитина зазвичай починає дихати і з'являється нормальний ритм дихальних рухів пізніше як за 1 хв після пологів. Швидкість включення самостійного дихання - це реакція на раптовість переходу у зовнішній світ, і причиною першого вдиху може бути: (1) формування невеликої асфіксії у зв'язку з процесом пологів; (2) сенсорні імпульси, що йдуть від шкіри, що охолоджується.
Якщо новонародженийне починає дихати самостійно відразу, у нього наростає гіпоксія та гіперкапнія, які забезпечують додаткову стимуляцію дихального центру та зазвичай сприяють виникненню першого вдиху не пізніше наступної хвилини після пологів.
Затримка увімкненнясамостійного дихання після пологів – небезпека гіпоксії. Якщо під час пологів мати перебувала під дією загального наркозу, то дитина після пологів неминуче виявляється також під впливом наркотичних препаратів. У цьому випадку часто настання самостійного дихання у новонародженого затримується на кілька хвилин, що вказує на необхідність якнайменшого застосування при пологах препаратів для анестезії.
Крім того, багато новонароджені, Що отримали травму в процесі пологів або внаслідок пологів, що затяглися, не можуть почати дихати самостійно або у них виявляються порушення ритмічності і глибини дихання. Це може бути результатом: (1) різкого зниження збудливості дихального центру внаслідок механічного пошкодження головки плода або крововиливу у головний мозок під час пологів; (2) тривалої внутрішньоутробної гіпоксії плода під час пологів (що, можливо, є серйознішою причиною), що призвела до різкого зниження збудливості дихального центру.
Під час пологів гіпоксія плодачасто виникає з причин: (1) перетискання пуповини; (2) передчасного відшарування плаценти; (3) надзвичайно сильних скорочень матки, що призводять до припинення кровотоку через плаценту; (4) передозування наркотичних препаратів у матері.
Ступінь гіпоксії, що переживається новонародженим. Припинення дихання у дорослої людини терміном понад 4 хв часто закінчується смертю. Новонароджені часто виживають, навіть якщо дихання не включається протягом 10 хв після пологів. За відсутності дихання у новонароджених протягом 8-10 хв відзначаються хронічні та дуже тяжкі порушення функції центральної нервової системи. Найбільш часті та тяжкі ушкодження виникають у таламусі, нижніх пагорбах четверогормия та інших областях головного мозку, що найчастіше призводить до хронічних порушень моторних функцій.
Розправлення легень після народження. Спочатку альвеоли легень перебувають у стані, що спався, через поверхневе натяг плівки рідини, що заповнює альвеоли. Необхідно знизити тиск у легенях приблизно на 25 мм рт. ст., щоб протидіяти силі поверхневого натягу в альвеолах та викликати розправлення стінок альвеол під час першого вдиху. Якщо альвеоли розкриються, задля забезпечення подальшого ритмічного дихання не потрібно буде такого м'язового зусилля. На щастя, здоровий новонароджений здатний продемонструвати дуже потужне зусилля у зв'язку з першим вдихом, що призводить до зниження внутрішньоплеврального тиску приблизно на 60 см рт. ст. щодо атмосферного тиску.
На малюнку показано надзвичайно високі значення негативного внутрішньоплеврального тиску, необхідні для розправлення легень під час першого вдиху. У верхній частині наводиться крива «об'єм-тиск» (крива розтяжності), що відображає перший вдих новонародженого. Насамперед відзначимо, що нижня частина кривої починається від нульової точки тиску і зміщується вправо. Крива показує, що обсяг повітря в легенях залишається практично рівним нулю, доки негативний тиск не досягне величини -40 см вод. ст. (-30 мм рт. ст.). Коли негативний тиск наближається до -60 см вод. ст., близько 40 мл повітря надходить у легені. Для забезпечення видиху необхідно значне підвищення тиску (до 40 см вод. ст.), Що пояснюється високим в'язким опором бронхіол, що містять рідину.
Зауважте, що другий вдихздійснюється набагато легше на тлі суттєво меншого негативного та позитивного тисків, необхідних для чергування вдиху та видиху. Дихання залишається не цілком нормальним протягом приблизно 40 хв після пологів, як показано на третій кривій розтяжності. Тільки через 40 хв після пологів форма кривої стає порівнянною з аналогічною кривою здорової дорослої людини.
Переривання вагітності у терміні 28-37 тижнів називають передчасними пологами. Переривання вагітності у терміні від 22-го тижня до 28 тижнів, згідно з правилами Всесвітньої організації охорони здоров'я, відносять до ранніх передчасних пологів. У нашій країні переривання у такому терміні вагітності не відносять до передчасних пологів, але при цьому надають допомогу в пологовому будинку, а не в гінекологічній лікарні, вживають заходів до виходжування глибоко недоношеного новонародженого. Дитина, народжена внаслідок таких пологів, вважається плодом протягом 7 днів, лише за тиждень такий малюк вважається не плодом, а дитиною. Така особливість термінології обумовлена тим, що діти, народжені до 28 тижня вагітності, часто не в змозі адаптуватися до умов навколишнього середовища поза утробою навіть за допомогою лікарів.
Причини передчасних пологів
Чинники, що призводять до передчасних пологів, можна умовно поділити на соціально-біологічні та медичні.
Слід зазначити, що в осінні та весняні місяці частота цього ускладнення збільшується. Це зумовлено зміною погодних умов, зокрема, частою зміною атмосферного тиску, що може впливати на частоту передчасного виливу навколоплідних вод. Тяжкі застудні захворювання з високим підйомом температури тіла та сильним кашлем можуть підвищити та викликати родову діяльність передчасно. Відзначено несприятливий вплив протягом вагітності низки виробничих чинників: впливу хімічних речовин, вібрації, радіації тощо. Передчасні пологи частіше зустрічаються у молодих, учнів жінок, які не одружені, при нестачі в їжі білків і вітамінів, а також у жінок, які мають шкідливі звички.
До медичних факторів належать тяжкі інфекційні захворювання, у тому числі перенесені у дитинстві, аборти, запальні захворювання статевих органів. Хромосомні порушення плода — пошкодження спадкового апарату плода під дією несприятливих зовнішніх і внутрішніх факторів (іонізуюча радіація, виробничі шкідливості, прийом деяких ліків, куріння, вживання алкоголю, наркотиків, неблагополучна екологічна ситуація та ін.) — можуть призвести до передчасних пологів, але найчастіше подібних випадках відбувається переривання вагітності у ранні терміни. У більшості випадків причиною передчасних пологів є захворювання ендокринної системи, наприклад, порушення функції щитовидної залози, надниркових залоз і яєчників, ожиріння, при якому змінюється робота всіх залоз внутрішньої секреції. До анатомічних змін у статевих органах відносяться генітальний інфантилізм (недорозвинення жіночих статевих органів), вади розвитку матки, травматичні пошкодження матки при абортах та вишкрібання, пухлини матки. Майже в одній третині причиною передчасних пологів є істміко-цервікальна недостатність, при якій в результаті механічних впливів (травми шийки матки після абортів, попередніх пологів, інших гінекологічних маніпуляцій) або нестачі певних гормонів шийка матки не виконує свою запірну функцію.
Часто причиною передчасних пологів стають шийково-піхвові інфекції (трихомоноз, мікоплазма, хламідії та ін.) та вірусні інфекції ( , цитомегаловірус, герпес, грип, аденовірусна інфекція, паротит), особливо протікаючі та інфекції ураження плода. Тяжкі форми екстрагенітальних захворювань (не пов'язані з жіночими статевими органами) та ускладнення вагітності також можуть призводити до недоношування вагітності. До таких захворювань відносяться, наприклад, гіпертонічна хвороба, серцево-судинні захворювання, анемія, хронічні захворювання легень, нирок, печінки та ін.
Симптоми початку пологів
При передчасних пологах, що почалися, з'являється регулярна родова діяльність і згладжування або розкриття шийки матки. Початок родової діяльності супроводжується появою регулярних переймоподібних болів у нижніх відділах живота, які наростають за інтенсивністю з часом, проміжки між переймами зменшуються. Досить часто передчасні пологи починаються з виливу навколоплідних вод, причому їх кількість може бути від кількох крапель до кількох літрів. е. її згладжуванні. Поява будь-яких з перерахованих вище симптомів вимагає термінової госпіталізації в акушерський стаціонар.
За найменших підозр на відхилення від нормального перебігу вагітності необхідно звертатися за кваліфікованою допомогою.
З появою цих симптомів необхідно негайно викликати швидку допомогу, яка доставить майбутню маму в стаціонар. У деяких випадках можна продовжити вагітність; якщо такої можливості немає, то в стаціонарі створюються умови для дбайливого розродження — пологів, під час яких зовсім ще незміцнілий малюк зазнає найменших навантажень із можливих.
Особливості перебігу пологів
При передчасних пологах частіше спостерігаються передчасне вилив навколоплідних вод, слабкість і дисфункція родової діяльності, швидкі або порушення механізмів регуляції, гіпоксія плода.
Передчасне вилити навколоплідних вод частіше проявляється при істміко-цервікальної недостатності або наявності інфекції. Нижній полюс інфікується, і, як наслідок запалення, оболонки легко рвуться. У нормі плодовий міхур розривається ближче до повного розкриття шийки матки, тобто вже при родовій діяльності, що розвинулася. Відчуття у жінки можуть бути різними: від маленької мокрої плями на нижній білизні до великої кількості вод, що витікає з піхви і тече по ногах. Води мають бути світлими, але бувають каламутними та темно-коричневими (за наявності інфекції). Пологи, що відбулися раніше терміну, дуже часто протікають швидко або стрімко. У жінки з'являються досить болючі сутички, частота їх посилюється, інтервали між переймами становлять менше 5 хвилин і швидко зменшуються до 1 хвилини, перший період пологів (до повного розкриття шийки матки) скорочується до 2-4 годин. У зв'язку з тим, що головка у недоношеного плода менших розмірів, вигнання плода починається при шийці матки, що не розкрилася до кінця. Дитина меншого розміру швидше проходить через родові шляхи.
Недоношена дитина
Дитина, народжена внаслідок передчасних пологів, має ознаки недоношеності, які визначаються відразу після пологів. Маса тіла такого новонародженого менше 2500 г, зростання менше 45 см, на шкірі багато сироподібного мастила, підшкірна клітковина розвинена недостатньо, вуха та носові хрящі м'які. Нігті не заходять за кінчики пальців, пупкове кільце розташоване ближче до лону. У хлопчиків яєчка не опущені в мошонку (це визначається на дотик), у дівчаток клітор і малі статеві губи не прикриті великими статевими губами, крик писклявий. Слід зазначити, що наявність однієї ознаки перестав бути незаперечним доказом недоношеності дитини, недоношеність плоду визначається за сукупністю ознак.На відміну від своєчасних пологів, при передчасних пологах буває більше ускладнень, По-перше, головка дитини не встигає пристосуватися до кісток тазу матері та налаштувати. Конфігурацією головки називається можливість зміщення кісток черепа плода під час пологів зменшення її обсягу під час проходження через родові шляху. Цей механізм дозволяє зменшити тиск на головку і шийний відділ хребта малюка, що народжується. Кістки недоношеного черепа досить м'які і не можуть забезпечити захист головного мозку, підвищується ризик травматизації, крововиливів під оболонки в тканину мозку плода під час пологів. В результаті у дитини можуть виникнути крововиливи, вона не встигає адаптуватися до змін навколишнього середовища, у неї порушується система регуляції. По-друге, часто жінка отримує розриви родових шляхів (шийки матки, піхви та зовнішніх статевих органів), оскільки тканини не встигають пристосуватися до розтягування.
При загрозливих і пологах, що починаються, жінку терміново госпіталізують.
Набагато рідше за передчасних пологів зустрічається слабкість родової діяльності. Слабкість може виявлятися слабкими, рідкісними чи короткими сутичками. Час пологів суттєво збільшується, жінка втомлюється, дитина теж починає страждати. Можливі інші аномалії родової діяльності, наприклад, сила і частота сутичок достатня, а розкриття шийки матки не відбувається. Все це пов'язано з порушенням систем регуляції при передчасних пологах, немає достатньої гормональної підготовки до пологів. Інфекційні ускладнення під час пологів і післяпологовому періоді зустрічаються набагато частіше як у матері, і у плода. Серед таких ускладнень - нагноєння швів (за їх наявності), післяпологовий метроендометрит (запалення слизової оболонки та м'язового шару матки), перитоніт (запалення очеревини) та максимальне поширення інфекції (сепсис). Пов'язано це з наявністю прихованої чи явної інфекції, що була до пологів у вагітної, яка часто є причиною недоношування вагітності. Інфекція може приєднатися під час пологів, через їх тривалість (при слабкості), наприклад, хоріоамніоніт (запалення оболонок зародка). Недоношені діти мають знижений імунітет і, відповідно, більш схильні до інфекцій.
Прогноз для дитини
У зв'язку з особливостями акушерської тактики та різним результатом пологів для плода, вважається за доцільне поділ передчасних пологів на три періоди з урахуванням термінів гестації (вагітності): передчасні пологи у 22-27 тижнів, передчасні пологи у 28-33 тижнів, передчасні пологи у 34 37 тижнів гестації.
Передчасні пологи в 22-27 тижнів (маса плода від 500 до 1000 г) найчастіше зумовлені істміко-цервікальною недостатністю (через травму в попередніх пологах), інфікуванням нижнього полюса плодового міхура та передчасним розривом плодового міхура. Тому в цій групі жінок, як правило, мало першовагітних. Наявність інфекції у статевому тракті виключає можливість пролонгування вагітності у більшості вагітних. Легкі плоди незрілі, і домогтися прискорення їхнього дозрівання призначенням медикаментозних засобів матері за короткий період часу не вдається. Такі діти відносяться до групи високого ризику, що частіше підлягають терміновій реанімації. Вони знаходяться у кювезах, під суворим контролем лікаря-неонатолога та кваліфікованих медичних сестер. Діти практично завжди потребують подальшого етапу виходжування і довго стоять на обліку в перинатальних центрах або поліклініках за місцем проживання.
Передчасні пологи при терміні гестації 28-33 тижні (маса плоду 1000-1800 г) обумовлені різноманітнішими причинами, ніж ранні передчасні пологи. Першовагітних жінок у цій категорії пологів понад 30%.
Більш ніж у половини жінок проводять вичікувальну тактику та збереження вагітності. У таких дітей легені не встигають «дозріти», порушується вироблення сурфактанту. Сурфактант - це суміш жирів і білків, яка синтезується у великих альвеолах (складова одиниця легень), покриваючи їх, сприяючи їх розкриттю та перешкоджаючи спаду при вдиху. За відсутності чи нестачі цієї речовини у дитини порушується дихання. Препарат сурфактанту можна вводити новонародженим при необхідності, він суттєво полегшує дихання, проте цей препарат дуже дорогий і не завжди є. Тому з метою профілактики порушення дихання жінкам призначають глюкокортикоїди. Вони стимулюють вироблення сурфактанту та «дозрівання» легень у плода протягом 2-3 днів при загрозі передчасних пологів. З початком родової діяльності глюкокортикоїди вводять внутрішньовенно з інтервалом 3-4 години.
Передчасні пологи при терміні гестацину 34-37 тижнів (маса плоду 1900-2500 г і більше) обумовлені ще різноманітнішими причинами, відсоток інфікованих жінок набагато менше, ніж у попередніх групах, а першовагітних - понад 50%. Однак у зв'язку з тим, що легкі плоди практично зрілі, не потрібно ведення засобів, що стимулюють дозрівання сурфактанту.
Діти рідше переводять у реанімаційне відділення, але цілодобовий догляд і спостереження необхідні завжди до повної стабілізації стану дитини.
Особливості виходжування
Недоношені діти після огляду неонатологом найчастіше відразу переводяться у відділення інтенсивної терапії, а якщо є необхідність, то у відділення реанімації. За ними здійснюються цілодобовий контроль, догляд та лікування, а також проводиться профілактика можливих ускладнень. У недоношених дітей недосконала терморегуляція, можуть перебувати у кювезі, де суворо контролюється температурний режим, рівень вологості, кисню тощо. Вони мають схильність до порушень дихання, знижена опірність до впливу чинників довкілля, тому необхідно цілодобове чергування як середнього медичного персоналу, а й неонатолога. У більшості випадків недоношені діти після певних зусиль групи лікарів-неонатологів переводяться на другий етап виходжування до спеціалізованого стаціонару. За наявності перинатального центру у місті другий етап виходжування проводиться у тому стаціонарі, у якому проводилися пологи, і діти не піддаються транспортуванню. Слід зазначити, що часто недоношені діти стабілізуються досить швидко, й у другому етапі виходжування не потрібно.Тактика ведення передчасних пологів
При загрозливих і пологах, що починаються — коли розкриття шийки матки немає або воно незначне — тактика спрямована на пролонгування вагітності. Жінку терміново госпіталізують, створюють суворий постільний режим, призначають заспокійливі, усувають причини, що призвели до передчасних пологів (якщо це можливо). Наприклад, проводять накладення швів на шийку матки при істміко-цервікальній недостатності, лікування піхвових інфекцій, відновлення природної мікрофлори піхви або призначення антибіотиків за наявності інфекційного процесу, лікування проводиться спільно з терапевтом або ендокринологом (за потреби). Обов'язковим компонентом є препарати, що знижують тонус матки (токолітики), що покращують роботу плаценти, підвищують імунітет, вітамінотерапія, а також препарати, що покращують внутрішньоутробне харчування дитини та прискорюють «дозрівання» легенів плода.
У кожному випадку необхідний індивідуальний підхід, проте не завжди зусилля лікарів призводять до бажаних результатів, і процес переходить у передчасні пологи, що почалися.
Цілодобовий догляд та спостереження необхідні у всіх випадках до повної стабілізації стану дитини.
Передчасні пологи вимагають наявності кваліфікованого лікаря акушера-гінеколога, медичної сестри та неонатолога. Необхідне постійне спостереження за жінкою та станом плода. Жінку регулярно оглядають, вимірюють тиск, температуру тіла, контролюють аналізи сечі та крові. Крім даних кардіомоніторного спостереження, контролюють розвиток родової діяльності, вислуховують серцебиття плода, визначають становище плода. Кардіомоніторинг плода – це дослідження серцевого ритму. Воно проводиться на спеціальному апараті у спокої, у положенні вагітної на боці протягом 30-60 хвилин. На передній черевній стінці вагітної за допомогою еластичної стрічки розташовуються датчики, що реєструють, які фіксують серцеві скорочення плода, а також частоту і силу сутичок.
Більшість ускладнень під час пологів, як з боку матері, так і з боку плода, обумовлені порушенням скорочувальної діяльності матки. Для виявлення особливостей скорочувальної діяльності матки при передчасних пологах рекомендується ведення партограми (графічне зображення частоти та сили сутичок) та запис скорочувальної діяльності матки. Партограму можна проводити без будь-якої техніки, на дотик, з секундоміром фіксувати частоту, силу і тривалість сутичок, після чого зображати їх на графіку. Однак у всіх спеціалізованих центрах є кардіомоніторне спостереження, яке наочно відображає стан дитини під час пологового процесу, а також тонус матки та ефективність сутичок у динаміці, що дозволяє вчасно скоригувати та надати кваліфіковану медичну допомогу за будь-яких відхилень.
Для визначення ступеня розкриття шийки матки лікар оглядає жінку на гінекологічному кріслі. Через можливий негативний вплив на стан плоду родостимуляція або гальмування родової діяльності ретельно розглядається, і часто вирішити питання необхідно протягом короткого часу, при цьому рішення приймається кількома лікарями. Проводять профілактику гіпоксії (нестачі кисню) плода, від наркотичних знеболюючих у більшості випадків відмовляються (оскільки вони несприятливо впливають на дихальний центр плода). Пологи ведуть в положенні лежачи на боці, тому що контролювати пологи в такому положенні легше, головка просувається по родових шляхах не швидко, самопочуття жінки і плода зберігається задовільним, на відміну від лежачи на спині, в якому вагітна матка здавлює великі венозні судини, погіршення кровообіг матері та плода. Знеболення та епідуральна анестезія прискорюють процес розкриття шийки матки, який і так часто надто швидкий, Головка плода не встигає пристосуватися до родових шляхів, і найчастіше погано розтяжна промежина погіршує ситуацію, тому підходять індивідуально.
В силах самої жінки зменшити ймовірність настання передчасних пологів. Немає необхідності приховувати попередні аборти та запальні процеси в минулому від лікаря, у якого жінка перебуває на обліку. Необхідно негайно повідомляти лікаря про всі зміни у своєму організмі, ходити на спеціальні заняття з підготовки до пологів. При виявленні патології слід відмовлятися від лікування, призначеного лікарем. Необхідно обмежувати фізичні навантаження, стежити за раціоном харчування, яке має бути різноманітним та добре збалансованим. Надмірне споживання гострої, солоної або жирної їжі призводить до загострень хронічних захворювань травної системи, які можуть спричинити передчасні пологи. У разі появи симптомів вагітності слід відмовитися від статевого життя протягом останніх двох місяців вагітності. При появі найменших підозр на відхилення від нормального перебігу вагітності слід звертатися за кваліфікованою допомогою.






