Prijevremeno rođena beba: opasnosti od prijevremenog rođenja. Prelazak na samostalno disanje novorođenčeta. Proširenje pluća nakon rođenja Koliko dugo je potrebno da se pluća prošire kod prijevremeno rođenih beba?
Naša pluća su upareni organi koji služe za disanje vazduha. Njihova struktura je složena, veličina i oblik su promjenjivi, ovisno o fazi disanja. U plućima dolazi do prijelaza kisika iz zraka u krv, dok se ugljični dioksid kreće iz krvi u zrak. Ovo je glavni organ našeg respiratornog sistema. Bez kiseonika život završava za nekoliko minuta. U osiguravanju normalnog disanja učestvuju i drugi organi kroz koje prolazi zrak: nos, nazofarinks, ždrijelo, grkljan, dušnik, bronhi.
Pluća se formiraju u 3. tjednu intrauterinog razvoja djeteta, a pri rođenju imaju ista struktura kao i odrasla osoba. Dok je fetus još u materici, oni ne funkcionišu; No, da bi beba mogla egzistirati u vanjskom okruženju, pripreme za respiratornu funkciju - najosnovnijeg ovog organa - već se odvijaju u njegovim plućima. Oni brzo zamjenjuju tekućinu zrakom, što omogućava da respiratorna funkcija odmah počne.
Ako je trudnoća buduće majke bila normalna, i porođaj je normalan, novorođenče počinje da diše odmah nakon rođenja. Snažna stimulacija njegovog respiratornog centra je to što u posljednjim minutama porođaja fetus osjeća malo kisika. Postepeno se povećava, a u međuvremenu se povećava koncentracija ugljičnog dioksida u krvi. I to postaje važan iritant, koji tjera bebu da odmah glasno zaplače nakon rođenja. Koliko su mu se tačno pluća otvorila, sudi se po kriku: glasan je - respiratorni sistem je dobar. Nakon minute javlja se prirodan ritam pokreta disanja.
Ako novorođenče zadržava disanje, postoji opasnost od hipoksije. Kapacitet pluća kod beba se stalno povećava, a brzo se razvija i respiratorni sistem. S povećanjem volumena pluća, ponekad je poremećena funkcija dijafragme, a zatim pati gastrointestinalni trakt.
Jednomjesečna beba u prosjeku napravi 55 udisaja u minuti, tromjesečna beba 40-45 udisaja, a beba od 7-12 mjeseci 30-35 udisaja. Što je beba manja, disanje je pliće i češće, a grudni mišići slabiji.
Patologije u respiratornom sistemu novorođenčadi
U našim plućima ima mnogo malih vrećica, koje su uz pomoć posebnog lubrikanta - surfaktanta - u ispravljenom stanju. Dok je fetus u maternici, njegova pluća ne funkcionišu, već se pripremaju za to akumulacijom surfaktanta (do 36. nedelje trudnoće već je dovoljan za samostalno disanje). Ali dešava se da se beba rodi ranije od ovog perioda, a tada u njegovim plućima nema dovoljno takvog posebnog maziva, kao rezultat toga, sa svakim izdisajem, alveole se kolabiraju, a pri udisanju ih je potrebno ponovno napuhati. Dolazi do velikog trošenja energije, što dovodi do iscrpljivanja snaga novorođenčeta i teškog zatajenja disanja. Razvija se odmah nakon rođenja ili u roku od nekoliko sati. Dijete razvija ubrzano disanje, razvija se cijanoza, a pomoćni respiratorni mišići počinju sudjelovati u činu disanja. Često je ovo praćeno sekundarnom infekcijom zbog nedovoljne ventilacije pluća. Sljedeći faktori ukazuju na to:
- infekcije;
- pušenje majke tokom trudnoće;
- rođenje carskim rezom;
- rođen kao drugi od blizanaca;
- prevremeni porod.
Pneumonija kod novorođenčadi
Dešava se da ga bebe razviju i prije nego što se rode. Ovo je intrauterina pneumonija, manifestuje se odmah. Upala pluća može nastati tokom porođaja ili nakon porođaja. Dijete ima sivo-blijedu boju kože, hipotenziju i respiratornu insuficijenciju. Zviždanje se može čuti u plućima. Ova bolest je teška: dolazi do upalnog procesa u respiratornim organima, oni su zahvaćeni, jer beba još nema imunitet na razne bolesti. Takva novorođenčad su odmah u opasnosti od razvoja patoloških procesa u plućima.
Trajanje liječenja je oko mjesec dana. Uzroci ove bolesti su bolesti majke tokom trudnoće.
Ako se ne poštuju higijenski uslovi u porodilištu, novorođenčad može razviti stafilokoknu upalu pluća. Može se razviti i od majke kroz kontakt s njom, a ponekad i u pozadini virusne infekcije. Bolest je teška, jer stafilokokni toksin rastvara plućno tkivo. Ova bolest se vrlo često komplikuje upalom membrane koja prekriva pluća. Gotovo glavna manifestacija bolesti je visoka temperatura, otežano disanje i otežano disanje.
Kako se ne razboljeti?
Potrebno je povećati otpornost organizma na infekcije. U tome će pomoći otvrdnjavanje sredstava koja su svima dostupna, ali ih se mora striktno pridržavati. Pomažu u razvoju mišića i kostiju bebe, jačaju njegov nervni sistem, poboljšava se rad svih unutrašnjih organa, aktivira se metabolizam, što, općenito, čini bebu imunom na djelovanje patogenih faktora. Mora se provoditi sistematski, ovo je jedan od uslova za otvrdnjavanje.
I tu pomažu vazduh, sunce i voda. Vazduhom možete očvrsnuti od 6-7 dana djetetovog života, nakon konsultacije sa pedijatrom. Prvo se koriste zračne kupke, ostavljajući bebu golu 3 minute nakon šest mjeseci, ovo vrijeme se povećava na 15 minuta. Prozračite prostoriju u kojoj se nalazi dijete. Ljeti se stalno obezbjeđuje svjež zrak, a zimi je potrebno provjetravati prostoriju 4-5 puta dnevno uz održavanje temperature od +21-+23°C.
Odmah po otpustu kući, šetaju na svežem vazduhu. Njihovo trajanje je u početku od 15 do 40 minuta, postepeno se povećava na 1-2 sata. Zimi, kada hodate, bolje je držati dijete u naručju nego u kolicima.
Novorođenče je potrebno okupati odmah po otpustu iz porodilišta. Temperatura vode je 37°C. U drugoj posudi možete pripremiti vodu za prelivanje na temperaturi od oko 26°C. Nakon takvog tuširanja, dijete se umota u jednostavnu pelenu i flaneletnu pelenu odozgo, a nakon 5 minuta se presvuče. Vlažne maramice se rade svaki dan.
Svi ovi postupci pomoći će bebi da postane zdrava od prvih dana svog života.
Situacija kada se pluća novorođenčeta ne otvore nije tako rijetka. Čini se da su rezultati pregleda dobri tokom cijele trudnoće, buduća majka se osjeća odlično, ali nekoliko sati nakon porođaja pedijatar je zapanjen viješću da se pluća nisu otvorila i da je djetetu potrebno dodatno liječenje.
Patologija koju karakterizira potpuna ili djelomična neširenja pluća u novorođenčeta naziva se plućna atelektaza. Doslovno, "atelektaza" se prevodi kao nepotpuno istezanje plućnog tkiva. U tom slučaju, plućno tkivo ostaje u stanju spavanja, što onemogućuje potpuni čin disanja.
Uzroci plućne atelektaze kod novorođenčadi
Razlozi mogu biti u fiziološkoj nezrelosti djeteta, prisutnosti razvojnih mana ili izloženosti nepovoljnim faktorima tokom trudnoće. Najčešći razlozi za neekspanziju pluća su:
- Narušena osjetljivost respiratornog centra na povećane koncentracije ugljičnog dioksida u krvi.
- Smanjenje sinteze sufraktanta - površinske tvari koja oblaže površinu alveola i sprječava njihovo lijepljenje ili usporavanje njegove aktivacije. Ovaj uzrok je češći kod prijevremeno rođene djece i donošene djece rođene carskim rezom.
- Ulazak amnionske tečnosti u respiratorni trakt dovodi do začepljenja bronhiola malog prečnika, što dovodi do kolapsa alveola.
- Seksualne infekcije mogu uzrokovati patologiju u razvoju plućnog tkiva.
Klasifikacija atelektaze novorođenčadi:
- Raspršena atelektaza.
- Ekstenzivna atelektaza, koja, ovisno o broju segmenata uključenih u patološki proces, može biti segmentna ili polisegmentalna.
Simptomi atelektaze
Kod atelektaze oba pluća simptomi respiratorne insuficijencije javljaju se odmah po rođenju. To se manifestira u obliku izostanka prvog krika, cijanoze kože, paradoksalnog ritma disanja i povećanja njegove frekvencije.
Ako je zahvaćen dio pluća, respiratorna insuficijencija se možda neće pojaviti odmah, već nekoliko sati nakon rođenja.
Kod difuzne atelektaze, na zahvaćenoj strani dolazi do spljoštenja grudnog koša, izostanka respiratornih pokreta i retrakcije sternuma. Tokom auskultacije čuju se krepitacije u zahvaćenim plućima i područjima tihih zona.
Zbog smanjenja volumena plućnog tkiva, organi medijastinuma, uključujući i srce sa velikim žilama, mogu se pomjeriti. U ovom slučaju, respiratorna insuficijencija će biti kombinovana sa simptomima zatajenja srca.
Dijagnostika
Ako se pojave znaci respiratorne insuficijencije, potrebno je napraviti rendgenske snimke u frontalnoj i bočnoj projekciji radi bolje vizualizacije plućnog tkiva.
Taktike liječenja plućne atelektaze u novorođenčadi
U slučaju teške respiratorne insuficijencije, dijete se intubira i radi se umjetna ventilacija uz konstantnu opskrbu kisikom. Daljnja taktika ovisi o uzroku razvoja atelektaze: davanje lijekova koji stimuliraju lučenje i aktivaciju sufraktanta, antibakterijska i hormonska terapija. Osim toga, propisuju se lijekovi za srce, vitaminski kompleksi i lijekovi za poboljšanje trofičkih i metaboličkih procesa u tijelu novorođenčeta.
Prognoza zavisi od uzroka atelektaze, volumena plućnog tkiva „isključenog“ iz čina disanja i odgovora organizma na terapiju.
Izvor: kakmed.com
Šta učiniti ako se bebina pluća ne otvore? (atelektaza)

Bilješka : Sistemi regulacije disanja djeteta, bez obzira na fazu trudnoće, nastavit će jačati nakon rođenja.
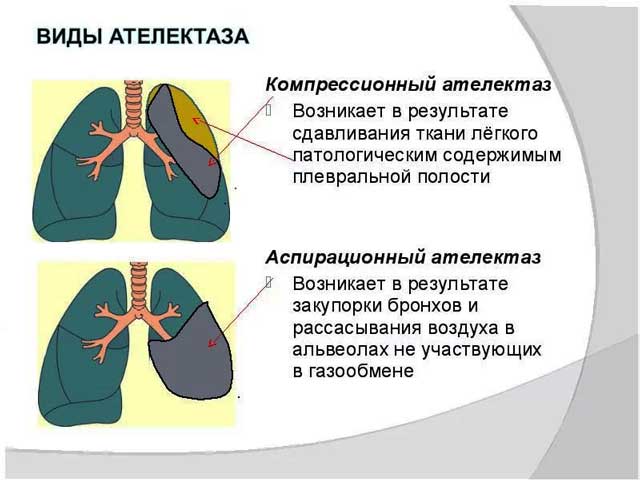
Atelektaze se dijele na difuzne i ekstenzivne.

Potpuna atelektaza je rijetka, ali se javlja. Njegova suština je da jedno plućno krilo kod novorođenčeta nije uključeno u proces disanja. Smrt nastupa kada se oba pluća ne otvore.
Video - Vrste pneumotoraksa
- dispneja.
Dijagnozu može obaviti kompetentni pedijatar tokom pregleda. Ako postoje problemi, grudni koš i interkostalni prostor se povlače prema unutra, a disajni pokreti na jednoj strani se ne vizualiziraju. Segmentni oblik patologije karakterizira odsustvo zvukova disanja u području kolapsa plućnog tkiva.
Ako karakteristike upotrebljene opreme to dozvoljavaju, lekar će možda moći da vidi malo naborano područje tkiva u blizini korena organa. Često stručnjaci primjećuju viši položaj dijafragme na zahvaćenoj strani. Često se srce pomera prema atelektazi. Za konačnu potvrdu dijagnoze, pacijentu se propisuje bronhoskopija.. Ovaj postupak je posebno relevantan ako postoji sumnja na blokadu respiratornog trakta.

- Gestacijska dob.
Izvor: pnevmonet.ru
Pluća novorođenčeta se nisu razvila
Sve o ljudskim plućima › Zdravlje pluća ›
Naša pluća su upareni organi koji služe za disanje vazduha. Njihova struktura je složena, veličina i oblik su promjenjivi, ovisno o fazi disanja. U plućima dolazi do prijelaza kisika iz zraka u krv, dok se ugljični dioksid kreće iz krvi u zrak. Ovo je glavni organ našeg respiratornog sistema. Bez kiseonika život završava za nekoliko minuta. U osiguravanju normalnog disanja učestvuju i drugi organi kroz koje prolazi zrak: nos, nazofarinks, ždrijelo, grkljan, dušnik, bronhi.

Jednomjesečna beba u prosjeku napravi 55 udisaja u minuti, tromjesečna beba 40-45 udisaja, a beba od 7-12 mjeseci 30-35 udisaja.
Pluća se formiraju u 3. tjednu intrauterinog razvoja djeteta, a pri rođenju imaju ista struktura kao i odrasla osoba. Dok je fetus još u materici, oni ne funkcionišu; No, da bi beba mogla egzistirati u vanjskom okruženju, pripreme za respiratornu funkciju - najosnovnijeg ovog organa - već se odvijaju u njegovim plućima. Oni brzo zamjenjuju tekućinu zrakom, što omogućava da respiratorna funkcija odmah počne.
Ako je trudnoća buduće majke bila normalna, i porođaj je normalan, novorođenče počinje da diše odmah nakon rođenja. Snažna stimulacija njegovog respiratornog centra je to što u posljednjim minutama porođaja fetus osjeća malo kisika. Postepeno se povećava, a u međuvremenu se povećava koncentracija ugljičnog dioksida u krvi. I to postaje važan iritant, koji tjera bebu da odmah glasno zaplače nakon rođenja. Koliko su mu se tačno pluća otvorila, sudi se po kriku: glasan je - respiratorni sistem je dobar. Nakon minute javlja se prirodan ritam pokreta disanja.
Ako novorođenče zadržava disanje, postoji opasnost od hipoksije. Kapacitet pluća kod beba se stalno povećava, a brzo se razvija i respiratorni sistem. S povećanjem volumena pluća, ponekad je poremećena funkcija dijafragme, a zatim pati gastrointestinalni trakt.
Jednomjesečna beba u prosjeku napravi 55 udisaja u minuti, tromjesečna beba 40-45 udisaja, a beba od 7-12 mjeseci 30-35 udisaja. Što je beba manja, disanje je pliće i češće, a grudni mišići slabiji.
Patologije u respiratornom sistemu novorođenčadi
U našim plućima ima mnogo alveola - malih vrećica koje su uz pomoć posebnog lubrikanta - surfaktanta - u ispravljenom stanju. Dok je fetus u maternici, njegova pluća ne funkcionišu, već se pripremaju za to akumulacijom surfaktanta (do 36. nedelje trudnoće već je dovoljan za samostalno disanje). Ali dešava se da se beba rodi ranije od ovog perioda, a tada u njegovim plućima nema dovoljno takvog posebnog maziva, kao rezultat toga, sa svakim izdisajem, alveole se kolabiraju, a pri udisanju ih je potrebno ponovno napuhati. Dolazi do velikog trošenja energije, što dovodi do iscrpljivanja snaga novorođenčeta i teškog zatajenja disanja. Razvija se odmah nakon rođenja ili u roku od nekoliko sati. Dijete razvija ubrzano disanje, razvija se cijanoza, a pomoćni respiratorni mišići počinju sudjelovati u činu disanja. Često je ovo praćeno sekundarnom infekcijom zbog nedovoljne ventilacije pluća. Sljedeći faktori ukazuju na to:
- infekcije;
- pušenje majke tokom trudnoće;
- rođenje carskim rezom;
- rođen kao drugi od blizanaca;
- prevremeni porod.
Dešava se da se upala pluća kod beba javlja i prije nego što se rode. Ovo je intrauterina pneumonija, manifestuje se odmah. Upala pluća može nastati tokom porođaja ili nakon porođaja. Dijete ima sivo-blijedu boju kože, hipotenziju i respiratornu insuficijenciju. Zviždanje se može čuti u plućima. Ova bolest je teška: dolazi do upalnog procesa u respiratornim organima, oni su zahvaćeni, jer beba još nema imunitet na razne bolesti. Takva novorođenčad su odmah u opasnosti od razvoja patoloških procesa u plućima.
Trajanje liječenja je oko mjesec dana. Uzroci ove bolesti su bolesti majke tokom trudnoće.
Ako se ne poštuju higijenski uslovi u porodilištu, novorođenčad može razviti stafilokoknu upalu pluća. Može se razviti i od majke kroz kontakt s njom, a ponekad i u pozadini virusne infekcije. Bolest je teška, jer stafilokokni toksin rastvara plućno tkivo. Ova bolest se vrlo često komplikuje pleuritisom – upalom membrane koja prekriva pluća. Gotovo glavna manifestacija bolesti je visoka temperatura, otežano disanje, otežano disanje.
Potrebno je povećati otpornost organizma na infekcije. U tome će pomoći otvrdnjavanje sredstava koja su svima dostupna, ali ih se mora striktno pridržavati. Pomažu u razvoju mišića i kostiju bebe, jačaju njegov nervni sistem, poboljšava se rad svih unutrašnjih organa, aktivira se metabolizam, što, općenito, čini bebu imunom na djelovanje patogenih faktora. Mora se provoditi sistematski, ovo je jedan od uslova za otvrdnjavanje.
I tu pomažu vazduh, sunce i voda. Vazduhom možete očvrsnuti od 6-7 dana djetetovog života, nakon konsultacije sa pedijatrom. Prvo se koriste zračne kupke, ostavljajući bebu golu 3 minute nakon šest mjeseci, ovo vrijeme se povećava na 15 minuta. Prozračite prostoriju u kojoj se nalazi dijete. Ljeti se stalno obezbjeđuje svjež zrak, a zimi je potrebno provjetravati prostoriju 4-5 puta dnevno uz održavanje temperature od +21-+23°C.
Odmah po otpustu kući, šetaju na svežem vazduhu. Njihovo trajanje je u početku od 15 do 40 minuta, postepeno se povećava na 1-2 sata. Zimi, kada hodate, bolje je držati dijete u naručju nego u kolicima.
Novorođenče je potrebno okupati odmah po otpustu iz porodilišta. Temperatura vode je 37°C. U drugoj posudi možete pripremiti vodu za prelivanje na temperaturi od oko 26°C. Nakon takvog tuširanja, dijete se umota u jednostavnu pelenu i flaneletnu pelenu odozgo, a nakon 5 minuta se presvuče. Vlažne maramice se rade svaki dan.
Svi ovi postupci pomoći će bebi da postane zdrava od prvih dana svog života.
Atelektaza pluća u novorođenčeta - 7 uzroka, simptoma i dijagnoze
Kod novorođenčadi se često javlja patologija kao što je plućna atelektaza. Doslovno, ovo je nepotpuna ekspanzija plućnih alveola.

Ponekad plućne vezikule funkcionišu normalno prvih nekoliko dana nakon rođenja, a zatim otpadaju. Ovaj proces direktno zavisi od strukturnih karakteristika čitavog respiratornog sistema beba.
Atelektaza pluća u novorođenčeta je sindrom respiratornog distresa. Od ukupnog broja svih novorođenčadi javlja se u otprilike 1% slučajeva. Prevremeno rođene bebe s malom porođajnom težinom (manje od 2,5 kg) su podložnije ovom sindromu – oko 14% djece.
Za pedijatriju praćenje ovih pokazatelja predstavlja ozbiljan problem, jer postoji mnogo razloga za pojavu ove patologije kod djece. Jedina moguća terapija je mehanička ventilacija. Ponekad se koristi dosta dugo.
Ponekad se bolest ne može zaustaviti nakon nekoliko dana. Često se na toj pozadini razvija upala pluća, koja pogoršava stanje bebe za red veličine.
Rođenje bebe prati ulazak zraka u njegova pluća, zbog čega se ona šire. Negativan pritisak u predelu grudnog koša stvara se pokretima dijafragme. Surfaktant, drugim riječima, plućno-alveolarna sekrecija, dizajnirana je da spriječi kolaps plućnog tkiva.
Do kraja gestacijskog perioda, ovaj sekret se oslobađa iz djeteta u malim količinama. Ako govorimo o prijevremeno rođenim bebama, onda je njihov nivo surfaktanata odmah nakon rođenja još niži.
Imajte na umu: sistemi regulacije disanja djeteta, bez obzira na fazu trudnoće, nastavit će jačati nakon rođenja.
Stoga se kao glavni uzroci atelektaze kod dojenčadi mogu identificirati sljedeće činjenice:
- Nespremna pluća zbog starosti.
- Nezrelost nervne regulacije procesa disanja.
Dječja pluća se ne otvaraju kao rezultat mnogih patoloških procesa.
Atelektaza se može razviti:
- Zbog kompresije organa izvana (na primjer, kada se krv, zrak ili transudat nakuplja u pleuralnoj šupljini).
- Kao rezultat pogoršanja bronhijalne opstrukcije.
Razlozi za ovo posljednje uključuju:
- Cistična fibroza. U bronhima dolazi do nakupljanja viskoznog sekreta, zbog čega se lumen respiratornog trakta zatvara.
- Opstrukcija bronhija zbog prisustva tumora i čestica hrane (prilično rijetko).
- Fistule između traheje i digestivnog trakta.
Uz sve gore navedene razloge, formiranje atelektaze moguće je zbog paralize živaca.
Atelektaze se dijele na difuzne i ekstenzivne.
 Difuzni oblik odlikuje se činjenicom da u cijelom području pluća postoje mala područja bez zraka. Prevremeno rođena deca najviše pate od ovog oblika.
Difuzni oblik odlikuje se činjenicom da u cijelom području pluća postoje mala područja bez zraka. Prevremeno rođena deca najviše pate od ovog oblika.
Ekstenzivni oblik (drugim riječima, segmentni) karakterizira zahvat jednog ili određenog broja segmenata. Ovaj oblik se često nalazi kod djece rođene na vrijeme.
Potpuna atelektaza je rijetka, ali se javlja. Njegova suština je da jedno plućno krilo kod novorođenčeta nije uključeno u proces disanja. Smrt nastupa kada se oba pluća ne otvore.
Pored navedene, postoji još jedna klasifikacija. Atelektaza može biti urođena ili stečena.
Pluća ili neki njegovi dijelovi se nisu otvorili u početku. Ova vrsta bolesti se često javlja kod mrtvorođenih beba ili onih koje su umrle skoro odmah nakon rođenja.
Glavni uzrok patologije je povreda bebinog respiratornog centra tokom porođaja. Važnu ulogu igra prisustvo blokade respiratornog trakta mekonijumom ili sluzi. U većini slučajeva, djeca s ovim problemom su slaba i nesposobna.
Karakterizira ga kolaps alveola u plućima, koji su prije funkcionirali. Nekoliko je najčešćih razloga zbog kojih se razvija stečeni oblik bolesti.
To uključuje:
- Eksudativni pleuritis, hidrotoraks, pneumotoraks. Vazdušni ili tečni sekret se nakuplja u pleuralnoj šupljini.
- Maligna neoplazma koja komprimira bronhije.
- Tuberkuloza pluća, zbog koje su bronhi komprimirani povećanim limfnim čvorovima.
- Upala pluća hronične prirode.
- Blokada bronha stranim česticama.
- Prethodno urađene operacije (trbušna šupljina ili grudni koš). Ako drenažni sistem ne funkcioniše, bronhi se začepljuju sluzom.
Trauma različite težine također podrazumijeva razvoj stečenog oblika atelektaze. Pluća su komprimirana krvlju ili zrakom koji je ušao u pleuralnu šupljinu.
Video - Vrste pneumotoraksa
Kada je uzrok atelektaze bronhijalna opstrukcija, znaci bolesti se otkrivaju odmah nakon rođenja. Novorođenče ne ispušta zvukove, a njegova koža poprima plavičastu nijansu. Često se nekoliko sati kasnije pojavljuju još simptomi.
Za ekstenzivni oblik bolesti kod djece karakteristični su sljedeći znakovi: 
- dispneja.
- Konkavnost mekih tkiva grudnog koša. Vizualno, ovo područje je slično deformaciji u obliku lijevka. Ponekad se na oštećenoj strani čini da područje grudi pada prema unutra.
- Brzi razvoj srčane insuficijencije.
Ako dijete ima difuzni oblik atelektaze, njegovo disanje postaje utapajuće. Sa strane oštećenja, respiratorni pokreti se ne primjećuju.
Ako dijete rođeno prije vremena ima respiratornu insuficijenciju, može se ocijeniti da je kod njega došlo do atelektaze. To je zbog činjenice da su prijevremeno rođene bebe vrlo osjetljive na ovu bolest.
Dijagnozu može obaviti kompetentni pedijatar tokom pregleda. Ako postoje problemi, grudni koš i interkostalni prostor se povlače prema unutra, a disajni pokreti na jednoj strani se ne vizualiziraju. Segmentni oblik patologije karakterizira odsustvo zvukova disanja u području kolapsa plućnog tkiva.
Sumnja na dijagnozu može se potvrditi ili opovrgnuti rendgenskim pregledom. Difuzni oblik bolesti na slici izgleda kao mnogo malih zamračenih područja. Segmentna sorta se razlikuje po prisutnosti jednog velikog zamračenog područja.
Ako karakteristike upotrebljene opreme to dozvoljavaju, lekar će možda moći da vidi malo naborano područje tkiva u blizini korena organa. Često stručnjaci primjećuju viši položaj dijafragme na zahvaćenoj strani. Često se srce pomera prema atelektazi. Za konačnu potvrdu dijagnoze, pacijentu se propisuje bronhoskopija. Ovaj postupak je posebno relevantan ako postoji sumnja na blokadu respiratornog trakta.
Ako novorođenče ima ovu bolest, indikovana mu je metoda inkubacije preživljavanja u jedinici intenzivne njege. Liječenje uključuje potrebu za mehaničkim ispravljanjem plućnog tkiva. U tu svrhu koristi se redovna ventilacija i pozitivan inspiratorni pritisak. U prisustvu srčane insuficijencije koriste se potrebni lijekovi. Za prijevremeno rođene bebe važno je uvesti posebne stimulanse koji će ubrzati sintezu plućno-alveolarnog sekreta.

Teško je predvidjeti daljnji razvoj događaja ako je dijagnosticirana atelektaza kod novorođenčadi.
Faktori kao što su:
- Gestacijska dob.
- Veličina područja organa koji nije uključen u proces disanja.
- Osnovni uzrok ove patologije.
Kod nedonoščadi, difuzni oblik bolesti može se ublažiti do početka drugog mjeseca života. Za eliminaciju segmentne raznolikosti (uz odgovarajući tretman) obično je dovoljno 7 dana.
Često sama pneumonija izaziva razvoj atelektaze. Ako se ona uključi nakon dijagnoze, stanje djeteta se značajno pogoršava. Počinje upalni proces i infekcija tijela, povećavajući opterećenje već oštećenih pluća. Stručnjaci će morati produžiti period spajanja bebe na ventilator, što samo po sebi povlači neke komplikacije.
Bez obzira na vrstu patologije, važno je dijagnosticirati je na vrijeme. U suprotnom se ne mogu isključiti ozbiljne komplikacije, čak i smrt.
Asfiksija novorođenčadi: opis, simptomi, komplikacije, liječenje i prevencija

Asfiksija je gušenje, nedostatak kiseonika. Prilično je rijedak kod novorođenčadi (4-6% djece), ali je vrlo opasan po njihov život i zdravlje.
Liječnici razlikuju nekoliko stupnjeva asfiksije, koji su uzrokovani poremećajima metabolizma i izmjene plinova. Ako je tijekom trudnoće nedovoljna količina kisika dospjela do fetusa kroz placentu i krv, ugljični dioksid se nakupljao u tkivima.
U većini slučajeva, asfiksija novorođenčeta nastaje zbog poremećenog razvoja fetusa tokom trudnoće. Zdravlje majke je od velike važnosti, jer bilo koja njena bolest utiče na bebu.
Najčešći uzroci asfiksije su intrauterini nedostatak kisika, koji nastaje uslijed ozljede ili infekcije. Virusne bolesti kao što su rubeola, klamidija, sifilis, herpes i toksoplazmoza smatraju se opasnim, jer mogu uticati na razvoj posteljice. Često se gladovanje kisikom javlja zbog nekompatibilnosti Rh faktora krvi majke i djeteta i zbog nepravilnog razvoja fetusa. Ako se žena tijekom trudnoće osjeća loše i postoji opasnost od pobačaja zbog kasne toksikoze ili preranog odvajanja placente, to također može uzrokovati gušenje novorođenčeta. Mnogi ljudi vjeruju da hronične bolesti majke neće utjecati na stanje njenog djeteta. Ali to nije tako, jer fetus može doživjeti gladovanje kisikom ako žena ima bolesna pluća, srčane bolesti ili dijabetes. Opasne su i razne infekcije i anemije. Ovo posljednje otežava opskrbu kisikom fetalnim tkivima. Trudnoća nakon termina i produženi porođaj također su prilično opasni za bebu, jer mu uskraćuju mogućnost da u potpunosti diše. Što se tiče loših navika majke, među njima se pušenje tokom trudnoće smatra najnegativnijim faktorom.
Teži oblik asfiksije može nastati zbog abnormalnog intrauterinog razvoja. Manifestira se kao kršenje intrakranijalne cirkulacije. U tom slučaju dolazi do pneumopatije i kisik ne zasićuje moždane stanice. Takve posljedice mogu nastati i kao posljedica nepotpunog širenja pluća nakon porođaja. Stanje se može pogoršati atelektazom i edemom.
Majka sama ne može utvrditi da li njeno dijete ima asfiksiju. Samo kvalifikovani lekar može utvrditi težinu i prisustvo dijagnoze. To se radi odmah nakon rođenja slušanjem pluća, otkucaja srca i ispitivanjem mišićnog tonusa i boje bebine kože. Ako liječnici sumnjaju, prepisuju dublji neurološki pregled, pa čak i ultrazvuk mozga novorođenčeta. Takve radnje će pomoći u otkrivanju poremećaja u centralnom nervnom sistemu.
Bez obzira što je izazvalo gušenje novorođenčeta, posljedice će biti iste. Metabolizam, izmjena plinova i mikrocirkulacija su poremećeni. Izgladnjivanje ćelija kiseonikom dovodi do njihove smrti. Kod takve djece uvijek se može uočiti razvoj acidoze, hipoglikemije i hemodinamskih poremećaja.
Ako je ustanovljena asfiksija novorođenčeta, takvo dijete zahtijeva hitnu intervenciju oživljavanja, što će pomoći u obnavljanju disanja i funkcioniranja unutarnjih organa. Treba odmah uspostaviti normalnu srčanu aktivnost, korigirati metabolizam i metabolizam elektrolita. Obavezno je očistiti novorođenčetu usta i nazofarinks. U nekim slučajevima može se izvesti umjetna ventilacija, jer za liječenje lijekovima, liječnici mogu propisati glukozu i kokarboksilazu intravenski.
Ako se disanje ne obnovi, neophodna je antubacija dušnika. Ponekad može biti potrebna vanjska masaža srca i injekcija adrenalina. Nakon reanimacije novorođenčad je pod nadzorom ljekara. Pruža im se podrška kisikom i daju se vitamini.
Da biste izbjegli asfiksiju novorođenčeta, morate voditi zdrav način života i riješiti se loših navika. Ako trudnica ima faktore rizika u vidu bolesti koje mogu utjecati na stanje bebe, tada liječnik mora poduzeti sve potrebne mjere kako bi zaštitio fetus ili smanjio utjecaj na njega. Da biste to učinili, morate provesti pravovremenu terapiju i pratiti stanje fetusa i posteljice.
Plućni edem kod novorođenčadi: prva pomoć djetetu tokom napada

Respiratorni problemi kod novorođenčadi mogu biti različiti. Edem pluća često se javlja kod novorođenčadi zbog porođajnih i prenatalnih ozljeda. Bez obzira na uzrok, možemo reći da je ovo stanje izuzetno opasno, jer može biti fatalno.
Glavni simptomi koji se ne mogu ni sa čim pomiješati
Zbog nedovoljne aktivnosti pluća dolazi do začepljenja alveola, koje ne propuštaju krv kroz sebe i lijepe se. Zbog toga je poremećena izmjena plinova, a plućno tkivo je djelomično zamijenjeno vezivnim tkivom. Ako se to dogodi, uočavaju se sljedeće promjene u stanju novorođenčeta:

Cijanoza kod novorođenčadi jedan je od simptoma plućnog edema
Napomena za mame! Ako se kod novorođenčeta sumnja na oticanje plućnog tkiva, odmah mu treba pružiti prvu pomoć i pozvati liječnike da zaustave manifestaciju patološkog procesa.
Glavni faktor koji uzrokuje napredovanje patologije smatra se problem s plućima i mozgom. Ovo može biti hipoksija ili asfiksija. Dovodi do takvih pojava:
- neravnoteža intrauterinog razvoja fetusa (razvoj organa i sistema je odgođen);
- nedostatak kisika u krvi majke, što utječe na normalno formiranje unutarnjih organa nerođenog djeteta, uključujući pluća;
- porođajne povrede: hematom ili cerebralno krvarenje, fraktura ključne kosti, cerebralna paraliza;
- aspiracija mekonija u posljednjim danima prije rođenja;
- nedovoljna količina surfaktanta odgovornog za otvaranje pluća;

Hematom kod novorođenčadi može biti praćen plućnim edemom
- ulazak sluzi iz vagine u respiratorni trakt novorođenčeta tokom porođaja.
Zatajenje srca i nedonoščad fetusa također su uzroci plućnog edema kod dojenčadi. Krv počinje nepravilno cirkulirati kroz unutrašnje organe: transportira se iz kapilara do vezivnog tkiva pluća, a zatim do alveola.
Bilješka! Plućni edem kod novorođenčadi nakon plivanja moguć je samo ako je beba dugo bila pod vodom glavom. Da se to ne bi dogodilo, ne ostavljajte bebu samu tokom vodenih procedura.
Dijagnoza bolesti i terapijska terapija
Iskusni specijalista će moći postaviti ispravnu dijagnozu. Doktor vrši pregled stetoskopom, kao i instrumentalni pregled. Ako se posumnja na patologiju, pacijent se odmah šalje na rendgenski snimak i elektrokardiogram, a iz vene se uzima krv za provjeru kisika u plazmi. Preduslov je biopsija i skeniranje plućnog tkiva. Kada se potvrdi bolest pluća, potrebna je hitna pomoć.
Djeca kažu! Vika (6,5 godina): - Mama, šta je "medeni mesec"? - Ovo je mesec posle venčanja, kada mladenci mogu da odu negde na letovanje. - To je jasno. Nema potrebe za detaljima!
Prilikom prve manifestacije simptoma edema, roditelji bi trebali osigurati bebi dotok kisika: da biste to učinili, otvorite prozore u prostoriji, držite bebu tako da pritisak na grudi bude minimalan, i ako je moguće, isisajte ga. sluz iz nosnih prolaza novorođenčeta.

Plućni edem kod novorođenčadi treba prvenstveno liječiti terapijom kisikom.
Liječnici prije svega priključuju dijete na respirator (vještačku ventilaciju pluća) i vrše transfuziju krvi ili svježe zamrznute plazme (u slučaju da nema donora). Nakon toga slijedi liječenje lijekovima u jedinici intenzivne njege:
- propisati terapiju kiseonikom (inhalaciju kiseonika);
- diuretici se daju injekcijom: Urakton, Fursemid, Chlorthalidon;
- Nitrati i morfijum se moraju prepisivati intramuskularno;
- srčani glikozidi: Dilaxin, Medilazide - u dozama za dojenčad;
- koristite sedative, kao i lijekove koji sadrže proteine.
Savjet! Kada povjeravate liječenje svog djeteta ljekarima, obavezno pratite proces: važno je da se diuretici za novorođenčad daju ne duže od dva do tri dana, inače će beba izgubiti mnogo magnezija i kalija, te tjelesnu težinu će se takođe smanjiti.
Dijete ima šansu da se oporavi, ali samo ako ostane pod nadzorom sljedećih godinu dana nakon bolesti. Nakon terapije bit će potrebne neke restorativne fizikalne procedure: elektroforeza, amplipuls, moguće inhalacije kisikom ili fiziološkom otopinom.
Pogledajte fotografiju da vidite kako nastaje plućni edem kod novorođenčadi.
Često bolest može dovesti do opasnih posljedica: tahikardije, depresije disanja, porasta novog edema na starom mjestu uz najmanji porast krvnog tlaka. Javlja se sindrom bola.
Prevencija plućnog edema kod dojenčadi
Prije svega, bebi je potreban zdrav način života. Ishrana mora biti uravnotežena. Algoritam prevencije uključuje:
- pravilnu ishranu majke tokom trudnoće i dojenja;
- odustajanje od loših navika ne samo tokom trudnoće, već iu procesu prilagođavanja bebe okolini;
- ako je vaša beba podložna hipertenziji, obavezno pratite njegovo stanje kod liječnika;
- ne izazivaju zarazne bolesti i bolesti respiratornog sistema;
- Liječite laringotraheitis na vrijeme kako ne bi prešao u teži stadijum koji je praćen plućnim edemom.
Nažalost, ova bolest se ne može spriječiti ako nastane zbog ozljede. U takvim slučajevima neophodna je hitna terapija lijekovima.
– neekspanzija plućnih alveola ili njihov kolaps nakon perioda funkcionisanja tokom prva dva dana života, povezano sa strukturnim karakteristikama respiratornog trakta novorođenčadi, kao i sa nesavršenošću centralne regulacije disanja. Manifestuje se kao otežano disanje različitog stepena, cijanoza, au težim slučajevima - zatajenje srca i znaci šoka. Klinički dijagnosticiran i potvrđen rendgenom grudnog koša i bronhoskopijom. Liječenje plućne atelektaze kod novorođenčadi uključuje respiratornu podršku, stimulaciju sinteze surfaktanta, bronhodilatatore i eliminaciju uzroka patologije.

Opće informacije
Atelektaza doslovno znači "nepotpuno ispravljanje", što općenito odražava anatomsku osnovu stanja. Atelektaza pluća kod novorođenčadi je uključena u koncept „respiratornog distres sindroma“. Ukupna incidencija potonjeg je oko 1% među svim novorođenčadima, a kod nedonoščadi teže od 2500 g javlja se u 14% slučajeva. Relevantnost problema za pedijatriju povezana je sa velikim brojem razloga za kolaps plućnog tkiva u prvom mjesecu djetetovog života. Gotovo jedina metoda terapije ostaje mehanička ventilacija, koja se često provodi duže vrijeme. Ako plućna atelektaza kod novorođenčadi ne prestane u roku od nekoliko dana, velika je vjerovatnoća da će doći do upale pluća, što značajno pogoršava prognozu za život djeteta.
Uzroci plućne atelektaze kod novorođenčadi
Nakon što se beba rodi, vazduh prvi put ulazi u pluća i širi ih. Pokreti dijafragme stvaraju negativan pritisak u grudnoj šupljini, a plućno-alveolarni sekret (surfaktant) sprječava kolaps alveolarnog tkiva uslijed površinske napetosti. Pri rođenju, količina oslobođenog surfaktanta je mala, posebno kod nedonoščadi. Bez obzira na gestacijsku dob, centralni mehanizmi respiratorne regulacije također se nastavljaju jačati. Dakle, uzrok razvoja plućne atelektaze kod novorođenčadi je starosna nezrelost pluća i nervna regulacija čina disanja.
Mnoga patološka stanja mogu doprinijeti neširenju pluća. Tako kod cistične fibroze viskozna sluz koja se nakuplja u bronhima mehanički zatvara lumen respiratornog trakta, što dovodi do razvoja plućne atelektaze kod novorođenčadi. Tumori i čestice hrane također uzrokuju bronhijalnu opstrukciju, iako je to mnogo rjeđe. Aspiracija se obično javlja kada postoji urođena fistula između probavnog trakta i dušnika. Pleuralni izljev komprimira pluća izvana, što također može dovesti do njegovog kolapsa, ali u ovom slučaju mnogi stručnjaci govore o kolapsu. Osim toga, plućna atelektaza kod novorođenčadi nastaje zbog paralize živaca, na primjer, dijafragme.
Simptomi i klasifikacija plućne atelektaze u novorođenčadi
Postoje raštrkane i ekstenzivne atelektaze. U prvom slučaju, male površine bezzračnog plućnog tkiva nalaze se na cijeloj površini pluća. Ekstenzivna atelektaza može biti segmentna ili polisegmentalna, zahvaćajući jedan ili više segmenata pluća. Rijetko se javlja totalna plućna atelektaza kod novorođenčadi, kada su jedno ili oba pluća isključena iz čina disanja (u potonjem slučaju brzo nastupa smrt). Segmentni oblik je češći kod djece rođene u terminu. Prijevremeno rođene bebe imaju veću vjerovatnoću da imaju diseminirana područja atelektaze.
Ako su zračni džepovi uzrokovani opstrukcijom dišnih puteva, simptomi će biti prisutni od rođenja. Dijete ne plače, koža brzo postaje cijanotična. U većini slučajeva, prvi znakovi se pojavljuju nekoliko sati nakon rođenja. Ekstenzivna plućna atelektaza kod novorođenčadi očituje se otežanim disanjem, povlačenjem podložnih područja prsnog koša, uključujući i sternum, čiji položaj podsjeća na deformitet u obliku lijevka. Može doći do udubljenja grudnog koša na zahvaćenoj strani. Srčana insuficijencija se brzo javlja. Diseminiranu atelektazu karakterizira izostanak respiratornih pokreta na strani kolapsiranog pluća. Disanje je često stenjanje ("dah trubača").
Dijagnoza plućne atelektaze u novorođenčadi
Liječenje, prognoza i prevencija plućne atelektaze u novorođenčadi
Liječenje se provodi u jedinici intenzivne njege. Prikazan je način rada Couvet. Osnova terapije je ventilacija (potpomognuta ili veštačka) sa pozitivnim inspiratornim pritiskom za mehaničko ispravljanje plućnog tkiva. Stimulatori sinteze surfaktanata su posebno indicirani za nedonoščad, također je moguća endotrahealna primjena lijekova. Provodi se infuziona terapija plućne atelektaze kod novorođenčadi, te se korigira metabolička acidoza povezana s respiratornom insuficijencijom. Metilksantini se koriste za širenje bronha. Prema indikacijama, lijekovi se koriste za liječenje zatajenja srca.
Prognoza plućne atelektaze u novorođenčadi ovisi o gestacijskoj dobi, veličini područja pluća koje je isključeno iz disanja i stanju koje je uzrokovalo razvoj ove patologije. Raštrkana atelektaza kod nedonoščadi obično nestaje tokom prvog mjeseca života. Segmentna atelektaza, uz adekvatnu terapiju, nestaje u roku od oko nedelju dana. Najteži tok je uočen u slučaju upale pluća, iako je sama pneumonija često uzrok plućne atelektaze kod novorođenčadi. U ovom slučaju povećava se opterećenje pluća zbog upalnog procesa i intoksikacije. Osim toga, produžava se period boravka na mehaničkoj ventilaciji, što također povećava rizik od komplikacija.
Najočiglednija posljedica porođaja je prestanak djetetove veze s majčinim tijelom, koju obezbjeđuje posteljica, i, posljedično, gubitak metaboličke podrške. Jedna od najvažnijih adaptivnih reakcija koju novorođenče odmah realizuje trebao bi biti prelazak na samostalno disanje.
Uzrok prvog udaha novorođenčeta. Nakon normalnog porođaja, kada funkcije novorođenčeta nisu potisnute opojnim drogama, dijete obično počinje da diše i razvija normalan ritam respiratornih pokreta najkasnije 1 minut nakon rođenja. Ubrzanost spontanog disanja je reakcija na naglo prelaska u vanjski svijet, a razlog prvog udisaja može biti: (1) stvaranje blage asfiksije u vezi sa samim procesom rađanja; (2) senzorni impulsi koji dolaze iz ohlađene kože.
Ako je novorođenče ne počne odmah samostalno da diše, razvija se hipoksija i hiperkapnija, koje dodatno stimulišu respiratorni centar i obično doprinose pojavi prvog udisaja najkasnije sledeće minute nakon rođenja.
Na kašnjenju spontano disanje nakon porođaja - opasnost od hipoksije. Ako je tokom porođaja majka bila pod uticajem opšte anestezije, onda će i dete nakon porođaja neminovno biti pod uticajem opojnih droga. U ovom slučaju, početak spontanog disanja kod novorođenčeta često se odgađa nekoliko minuta, što ukazuje na potrebu što manje upotrebe anestetika tokom porođaja.
Osim toga, mnogi novorođenčad Osobe koje su bile ozlijeđene tokom porođaja ili kao posljedica produženog porođaja ne mogu samostalno disati ili imaju poremećaje u ritmu i dubini disanja. Ovo može biti rezultat: (1) oštrog smanjenja ekscitabilnosti respiratornog centra zbog mehaničkog oštećenja glave fetusa ili krvarenja u mozgu tokom porođaja; (2) produžena intrauterina hipoksija fetusa tokom porođaja (što može biti i ozbiljniji razlog), što dovodi do naglog smanjenja ekscitabilnosti respiratornog centra.
Tokom hipoksija fetusa tokom porođajačesto se javlja zbog: (1) stezanja pupčane vrpce; (2) prerana abrupcija placente; (3) izuzetno jake kontrakcije materice, koje dovode do prestanka protoka krvi kroz placentu; (4) predoziranje drogom kod majke.
Stepen hipoksija koje je doživjelo novorođenče. Prestanak disanja kod odrasle osobe duže od 4 minute često dovodi do smrti. Novorođenčad često preživi čak i ako disanje ne počne u roku od 10 minuta nakon rođenja. U nedostatku disanja novorođenčadi u trajanju od 8-10 minuta, uočava se hronična i vrlo teška disfunkcija centralnog nervnog sistema. Najčešća i najteža oštećenja nastaju u talamusu, inferiornom kolikulusu i drugim dijelovima mozga, što najčešće dovodi do kroničnog oštećenja motoričkih funkcija.
Ekspanzija pluća nakon rođenja. U početku su plućne alveole u kolabiranom stanju zbog površinske napetosti filma tekućine koja ispunjava alveole. Potrebno je smanjiti pritisak u plućima za približno 25 mm Hg. Art za suprotstavljanje sili površinske napetosti u alveolama i izazivanje ispravljanja zidova alveola tokom prvog udisaja. Ako se alveole otvore, takav mišićni napor više neće biti potreban da bi se osiguralo dalje ritmično disanje. Srećom, zdravo novorođenče može pokazati vrlo moćnu silu u vezi s prvim udisajem, što rezultira smanjenjem intrapleuralnog tlaka za približno 60 cmHg. Art. u odnosu na atmosferski pritisak.
Slika pokazuje izuzetno visoke vrijednosti negativan intrapleuralni pritisak neophodna za ekspanziju pluća u trenutku prvog udisaja. U gornjem dijelu prikazana je kriva volumen-pritisak (kriva rastezljivosti), koja odražava prvi udah novorođenčeta. Prije svega, imajte na umu da donji dio krivulje počinje od nulte točke pritiska i pomiče se udesno. Kriva pokazuje da zapremina vazduha u plućima ostaje praktično nula sve dok negativni pritisak ne dostigne -40 cm vode. Art. (-30 mmHg). Kada se negativni pritisak približi -60 cm vode. Art., oko 40 ml zraka ulazi u pluća. Da bi se osigurao izdisaj, potrebno je značajno povećanje pritiska (do 40 cm vode), što se objašnjava visokim viskoznim otporom bronhiola koji sadrže tekućinu.
Imajte na umu da drugi dah se mnogo lakše provodi na pozadini znatno nižih negativnih i pozitivnih pritisaka neophodnih za naizmjenični udah i izdisaj. Disanje ostaje subnormalno otprilike 40 minuta nakon porođaja, kao što je prikazano na trećoj krivulji usklađenosti. Samo 40 minuta nakon rođenja, oblik krivulje postaje uporediv s oblikom zdrave odrasle osobe.
Prekid trudnoće između 28. i 37. sedmice naziva se prijevremeni porođaj. Prekid trudnoće između 22. i 28. sedmice, prema pravilima Svjetske zdravstvene organizacije, klasificira se kao vrlo rani prijevremeni porođaj. Kod nas se prekid u ovoj fazi trudnoće ne smatra prijevremenim porođajem, već se njega obavlja u porodilištu, a ne u ginekološkoj bolnici i poduzimaju se mjere za zbrinjavanje veoma prevremeno rođene bebe. Dijete rođeno kao rezultat takvih porođaja smatra se fetusom 7 dana tek nakon jedne sedmice takva beba se ne smatra fetusom, već djetetom. Ova karakteristika terminologije je zbog činjenice da deca rođena pre 28. nedelje trudnoće često nisu u stanju da se prilagode uslovima životne sredine van materice, čak ni uz pomoć lekara.
Uzroci prijevremenog porođaja
Faktori koji dovode do prijevremenog poroda mogu se podijeliti na socio-biološke i medicinske.
Treba napomenuti da se u jesenjim i proljetnim mjesecima učestalost ove komplikacije povećava. To je zbog promjena vremenskih uvjeta, posebno čestih promjena atmosferskog tlaka, koje mogu utjecati na učestalost preranog pucanja plodove vode. Teške prehlade s visokim porastom tjelesne temperature i jakim kašljem mogu se pojačati i uzrokovati prijevremeni porođaj. Uočen je negativan uticaj niza proizvodnih faktora na tok trudnoće: izlaganje hemikalijama, vibracijama, zračenju itd. Prijevremeni porođaji su češći kod mladih, studentkinja, neudatih žena, sa nedostatkom proteina i vitamina u ishrani, kao i kod žena sa lošim navikama.
Medicinski faktori uključuju teške infektivne bolesti, uključujući i one oboljele u djetinjstvu, abortuse i upalne bolesti genitalnih organa. Kromosomske abnormalnosti fetusa - oštećenje nasljednog aparata ploda pod utjecajem nepovoljnih vanjskih i unutrašnjih faktora (jonizujuće zračenje, industrijske opasnosti, uzimanje određenih lijekova, pušenje, pijenje alkohola, droga, nepovoljna ekološka situacija i dr.) - mogu dovode do prijevremenog porođaja, ali češće u U takvim slučajevima trudnoća se prekida u ranim fazama. U većini slučajeva uzrok prijevremenog porođaja su bolesti endokrinog sistema, na primjer, disfunkcija štitne žlijezde, nadbubrežne žlijezde i jajnika, gojaznost, koja mijenja rad svih endokrinih žlijezda. Anatomske promjene na genitalnim organima uključuju genitalni infantilizam (nerazvijenost ženskih genitalnih organa), malformacije maternice, traumatske ozljede materice tokom pobačaja i kiretaže, te tumore materice. U gotovo jednoj trećini slučajeva uzrok prijevremenog porođaja je istmičko-cervikalna insuficijencija, kod koje, kao posljedica mehaničkih učinaka (trauma grlića materice nakon pobačaja, prethodni porođaji, druge ginekološke manipulacije) ili manjka određenih hormona, cerviks ne djeluje. ne obavlja svoju obturatorsku funkciju.
Često su uzrok prijevremenog porođaja cervikalno-vaginalne infekcije (trihomonijaza, mikoplazma, klamidija itd.) i virusne infekcije (citomegalovirus, herpes, gripa, adenovirusna infekcija, zaušnjaci), posebno one koje se javljaju latentno doprinosi narušavanju lokalne zaštitne barijere i oštećenju fetusa. Teški oblici ekstragenitalnih bolesti (koji se ne odnose na ženske genitalne organe) i komplikacije trudnoće također mogu dovesti do pobačaja. Takve bolesti uključuju, na primjer, hipertenziju, kardiovaskularne bolesti, anemiju, hronične bolesti pluća, bubrega, jetre itd.
Simptomi početka porođaja
Kada počnu prijevremeni porođaj, javljaju se redoviti porođaji i zaglađivanje ili proširenje cerviksa. Početak porođaja je praćen pojavom redovitih grčevitih bolova u donjem dijelu trbuha, koji se vremenom pojačavaju, a intervali između kontrakcija se smanjuju. Nerijetko prijevremeni porođaj počinje pucanjem amnionske tekućine, a njihova količina može biti od nekoliko kapi do nekoliko litara. grlića materice, odnosno zaglađivanje. Pojava bilo kojeg od gore navedenih simptoma zahtijeva hitnu hospitalizaciju u akušerskoj bolnici.
Na najmanju sumnju na odstupanje od normalnog toka trudnoće, morate potražiti kvalificiranu pomoć.
Ako se ovi simptomi pojave, morate odmah pozvati hitnu pomoć koja će trudnicu odvesti u bolnicu. U nekim slučajevima moguće je produžiti trudnoću; Ako to nije moguće, onda se u bolnici stvaraju uslovi za nežan porođaj – porođaj tokom kojeg vrlo krhka beba doživljava najmanji mogući stres.
Karakteristike toka porođaja
Kod prijevremenog porođaja češće se uočava prijevremeno pucanje amnionske tekućine, slabost i disfunkcija porođaja, ubrzani ili poremećeni regulacijski mehanizmi i fetalna hipoksija.
Preuranjena ruptura plodove vode često se javlja kod istmičko-cervikalne insuficijencije ili prisustva infekcije. Donji pol se inficira i, kao rezultat upale, membrane lako pucaju. Normalno, amnionska vrećica pukne bliže potpunom širenju grlića materice, odnosno već tokom porođaja. Ženski osjećaji mogu varirati od male vlažne mrlje na donjem rublju do velike količine vode koja curi iz vagine i teče niz njene noge. Voda bi trebala biti svijetla, ali može biti mutna ili tamno smeđa (ako je prisutna infekcija). Porođaj koji se dogodi prije vremena vrlo često teče brzo ili čak brzo. Žena doživljava prilično bolne kontrakcije, njihova učestalost se povećava, intervali između kontrakcija su manji od 5 minuta i brzo se smanjuju na 1 minutu, prva faza porođaja (dok se cerviks potpuno ne proširi) smanjuje se na 2-4 sata. Zbog činjenice da je glava prevremeno rođenog fetusa manja, izbacivanje fetusa počinje kada cerviks nije u potpunosti proširen. Manja beba brže se kreće kroz porođajni kanal.
Prevremeno rođena beba
Dijete rođeno kao posljedica prijevremenog porođaja ima znakove prijevremenosti, koji se utvrđuju odmah nakon rođenja. Tjelesna težina takvog novorođenčeta je manja od 2500 g, visina je manja od 45 cm, na koži ima dosta maziva nalik siru, potkožno tkivo je nerazvijeno, uši i nosna hrskavica su mekane. Nokti se ne protežu dalje od vrhova prstiju, pupčani prsten se nalazi bliže maternici. Kod dječaka testisi nisu spušteni u skrotum (to se utvrđuje dodirom, klitoris i male usne nisu prekrivene velikim usnama, plač je škripav). Treba napomenuti da prisustvo jednog znaka nije konačan dokaz o nedonoščenosti djeteta utvrđenom kombinacijom znakova.Za razliku od pravovremenih porođaja, kod prijevremenih porođaja ima više komplikacija. Prvo, bebina glavica nema vremena da se prilagodi majčinim karličnim kostima. Konfiguracija glave je mogućnost pomicanja kostiju lobanje fetusa tokom porođaja kako bi se smanjio njen volumen dok prolazi kroz porođajni kanal. Ovaj mehanizam vam omogućava da smanjite pritisak na glavu i vratnu kičmu novorođenčeta. Kosti lubanje prijevremeno rođene bebe su prilično mekane i ne mogu pružiti zaštitu mozgu, povećava se rizik od traume i krvarenja ispod membrana u moždano tkivo fetusa tijekom porođaja. Kao rezultat toga, dijete može doživjeti krvarenja, nema vremena da se prilagodi promjenama okoline, a njegov regulatorni sistem je poremećen. Drugo, žena često ima rupture u porođajnom kanalu (cerviks, vagina i vanjske genitalije), jer tkiva nemaju vremena da se prilagode istezanju.
Kada porođaj zaprijeti i počne, žena se hitno hospitalizira.
Mnogo rjeđe kod prijevremenog porođaja je slabost porođaja. Slabost se može manifestirati kao slabe, rijetke ili kratke kontrakcije. Vrijeme porođaja se značajno povećava, žena se umori, a i dijete počinje da pati. Moguće su i druge anomalije porođaja, na primjer, snaga i učestalost kontrakcija je dovoljna, ali se cerviks ne širi. Sve je to povezano s kršenjem regulatornih sistema tokom prijevremenog porođaja, nema dovoljne hormonske pripreme za porođaj. Infektivne komplikacije tokom porođaja i postporođajnog perioda mnogo su češće i kod majke i kod fetusa. Među takvim komplikacijama su nagnojavanje šavova (ako ih ima), postporođajni metroendometritis (upala sluznice i mišićnog sloja maternice), peritonitis (upala peritoneuma) i maksimalno širenje infekcije (sepsa). To je zbog prisustva latentne ili očigledne infekcije koju je trudnica imala prije porođaja, a koja je često uzrok pobačaja. Infekcija se može javiti tokom porođaja, zbog svog trajanja (sa slabošću), na primjer, horioamnionitis (upala membrana fetusa). Prijevremeno rođene bebe imaju smanjen imunitet i, shodno tome, podložnije su infekcijama.
Prognoza za dijete
Zbog specifičnosti akušerske taktike i različitih ishoda porođaja za fetus, smatra se primjerenim podijeliti prijevremeni porod u tri perioda, uzimajući u obzir vrijeme gestacije (trudnoće): prijevremeni porođaj u 22-27 sedmici, prijevremeni porođaj u 28. -33 sedmice, prijevremeni porođaj u 34-33 sedmici trudnoće.
Prijevremeni porođaj u 22-27 sedmici (masa fetusa od 500 do 1000 g) najčešće je uzrokovan istmičko-cervikalnom insuficijencijom (zbog traume u prethodnim porođajima), infekcijom donjeg pola membrana i preranim rupturom plodova. Dakle, u ovoj grupi žena, po pravilu, ima malo prvorođenih. Prisutnost infekcije u genitalnom traktu isključuje mogućnost produženja trudnoće kod većine trudnica. Pluća fetusa su nezrela i nije moguće ubrzati njihovo sazrijevanje prepisivanjem lijekova majci u kratkom vremenskom periodu. Takva djeca spadaju u grupu visokog rizika i češće su podložna hitnoj reanimaciji. Oni su u inkubatorima, pod strogim nadzorom neonatologa i kvalifikovanih medicinskih sestara. Djeci je gotovo uvijek potreban daljnji stupanj njege i dugo su evidentirani u perinatalnim centrima ili ambulantama u mjestu stanovanja.
Prijevremeni porod u gestacijskoj dobi od 28-33 tjedna (težina fetusa 1000-1800 g) uzrokovan je više različitih razloga nego raniji prijevremeni porođaji. U ovoj kategoriji porođaja nalazi se više od 30% žena koje su prvi put trudne.
Više od polovine žena se podvrgava eksternom tretmanu i nastavlja trudnoću. Kod takve djece, pluća nemaju vremena da "sazreju", a proizvodnja surfaktanta je poremećena. Surfaktant je mješavina masti i proteina koja se sintetizira u velikim alveolama (građevinski blokovi pluća), oblažući ih, pospješujući njihovo otvaranje i sprječavajući njihovo kolapsiranje tijekom inspiracije. U nedostatku ili nedostatku ove supstance, djetetovo disanje je otežano. Po potrebi se novorođenčadi može primijeniti surfaktant, značajno olakšava disanje, ali je ovaj lijek vrlo skup i nije uvijek dostupan. Stoga, kako bi se spriječili problemi s disanjem, ženama se propisuju glukokortikoidi. Oni stimulišu proizvodnju surfaktanta i „sazrevanje“ fetusnih pluća u roku od 2-3 dana kada postoji opasnost od preranog porođaja. S početkom porođaja glukokortikoidi se daju intravenozno u intervalima od 3-4 sata.
Prijevremeni porođaj u gestacijskoj dobi od 34-37 tjedana (težina fetusa 1900-2500 g ili više) uzrokovan je još više razloga, postotak zaraženih žena je znatno manji nego u prethodnim grupama, a primigravida - više od 50%. Međutim, zbog činjenice da su pluća fetusa praktički zrela, nije potrebna primjena lijekova koji stimuliraju sazrijevanje surfaktanta.
Manje je vjerovatno da će djeca biti prebačena na odjel intenzivne njege, ali je u svim slučajevima neophodna 24-satna njega i opservacija dok se stanje djeteta u potpunosti ne stabilizira.
Karakteristike njege
Nakon pregleda kod neonatologa, prijevremeno rođene bebe najčešće se odmah prebacuju na odjel intenzivne njege, a po potrebi i na odjel intenzivne njege. Nadgledaju se, njeguju i liječe 24 sata dnevno, a moguće komplikacije su spriječene. Prijevremeno rođene bebe imaju nesavršenu termoregulaciju, mogu biti u inkubatoru, gdje se strogo kontroliraju temperatura, vlažnost, nivo kisika, itd. Imaju sklonost ka problemima s disanjem i smanjenu otpornost na faktore okoline, zbog čega je potrebno 24 sata dnevno ne samo medicinsko osoblje, već i neonatolog. U većini slučajeva prijevremeno rođene bebe, nakon određenog truda grupe neonatologa, prebacuju se u drugi stupanj njege u specijaliziranoj bolnici. Ako u gradu postoji perinatalni centar, druga faza njege se obavlja u istoj bolnici u kojoj je i porođaj, a djeca se ne prevoze. Treba napomenuti da se često nedonoščad prilično brzo stabilizuje i nema potrebe za drugom fazom dojenja.Taktike za vođenje prijevremenog porođaja
U slučaju prijetećeg i početka porođaja - kada nema proširenja grlića materice ili je neznatna - taktika je usmjerena na produženje trudnoće. Žena je hitno hospitalizirana, strogo mirovanje u krevetu, propisani sedativi, a uzroci koji su doveli do prijevremenog porođaja se otklanjaju (ako je moguće). Na primjer, šivanje cerviksa kod istmičko-cervikalne insuficijencije, liječenje vaginalnih infekcija, obnavljanje prirodne mikroflore vagine ili propisivanje antibiotika u prisustvu infektivnog procesa, liječenje se provodi zajedno s terapeutom ili endokrinologom (ako je potrebno). Obavezna komponenta su lijekovi koji smanjuju tonus materice (tokolitici), poboljšavaju funkcioniranje posteljice, povećavaju imunitet, vitaminsku terapiju, kao i lijekovi koji poboljšavaju intrauterinu prehranu djeteta i ubrzavaju "sazrijevanje" fetusa. pluća.
U svakom slučaju potreban je individualni pristup, međutim, napori liječnika ne dovode uvijek do željenih rezultata, a proces napreduje do početka prijevremenog porođaja.
Neophodna je 24-satna njega i opservacija u svim slučajevima dok se stanje djeteta potpuno ne stabilizira.
Prijevremeni porođaj zahtijeva prisustvo kvalifikovanog akušera-ginekologa, medicinske sestre i neonatologa. Neophodno je stalno praćenje žene i stanja fetusa. Žena se redovno pregleda, meri joj krvni pritisak i telesnu temperaturu, prati urin i krv. Pored podataka kardiomonitoringa, prati se razvoj porođaja, osluškuje otkucaje srca ploda i utvrđuje položaj fetusa. Fetalni srčani monitoring je proučavanje srčanog ritma. Izvodi se na posebnom aparatu u mirovanju, pri čemu trudnica leži na boku 30-60 minuta. Senzori za snimanje se postavljaju na prednji trbušni zid trudnice pomoću elastične trake, koji snimaju otkucaje srca fetusa, kao i učestalost i jačinu kontrakcija.
Većina komplikacija tokom porođaja, kako na strani majke tako i na strani fetusa, uzrokovana je kršenjem kontraktilne aktivnosti materice. Da bi se identifikovale karakteristike kontraktilne aktivnosti materice tokom preranog porođaja, preporučuje se održavanje partograma (grafički prikaz učestalosti i jačine kontrakcija) i beleženje kontraktilne aktivnosti materice. Partograf se može izvesti bez ikakve opreme, dodirom, sa štopericom, bilježeći učestalost, snagu i trajanje kontrakcija, a zatim ih prikazuje na grafikonu. Međutim, svi specijalizovani centri imaju kardiomonitoring, koji jasno prikazuje stanje deteta tokom procesa porođaja, kao i tonus materice i efikasnost kontrakcija u dinamici, što omogućava pravovremenu korekciju i pružanje kvalifikovane medicinske pomoći u slučaju bilo kakvih odstupanja.
Da bi utvrdio stepen proširenosti grlića materice, doktor pregleda ženu na ginekološkoj stolici. Zbog mogućeg negativnog uticaja na stanje fetusa, stimulacija ili inhibicija porođaja se pažljivo razmatra, a često se problem mora rešiti u kratkom roku, a odluku donosi više lekara. Hipoksija (nedostatak kiseonika) fetusa se sprečava u većini slučajeva, izbegavaju se narkotični lekovi protiv bolova (jer negativno utiču na fetalni respiratorni centar). Porođaj se izvodi u bočno ležećem položaju, jer je u tom položaju lakše kontrolirati porođaj, glava se ne kreće brzo po porođajnom kanalu, zdravlje žene i ploda ostaje zadovoljavajuće, za razliku od ležećeg položaja, u kojoj trudna materica komprimira velike venske žile i pogoršava cirkulaciju krvi majke i fetusa. Anestezija i epiduralna anestezija ubrzavaju proces širenja grlića materice, koji je često prebrz. Glava fetusa nema vremena da se prilagodi porođajnom kanalu, a često slabo rastegljiva međica otežava situaciju, pa joj se pristupa individualno.
U moći je same žene da smanji vjerovatnoću prijevremenog porođaja. Od doktora kod kojeg je žena na evidenciji ne treba skrivati prethodne pobačaje i upalne procese u prošlosti. Morate odmah obavijestiti svog liječnika o svim promjenama u vašem tijelu i pohađati posebne časove za pripremu za porođaj. Ako se otkrije patologija, ne biste trebali odbiti liječenje koje vam je propisao liječnik. Potrebno je ograničiti fizičku aktivnost i pratiti svoju ishranu, koja treba da bude raznovrsna i uravnotežena. Prekomjerna konzumacija začinjene, slane ili masne hrane dovodi do pogoršanja hroničnih bolesti probavnog sistema, što može uzrokovati prijevremeni porođaj. Ako se pojave simptomi trudnoće, treba izbjegavati seksualnu aktivnost u posljednja dva mjeseca trudnoće. Ako imate i najmanju sumnju na odstupanje od normalnog toka trudnoće, morate potražiti kvalificiranu pomoć.